Predictive value of white blood cell-to-hematocrit ratio for in-hospital major adverse cardiovascular events after reperfusion therapy in patients with acute ST-segment elevation myocardial infarction
-
摘要:目的
探讨白细胞与红细胞比容比值(WBCHR)对急性ST段抬高型心肌梗死(STEMI)患者再灌注治疗后发生院内主要不良心血管事件(MACE)的预测价值。
方法采用病例-对照研究方法,回顾性选取首次确诊STEMI并接受经皮冠状动脉介入治疗(PCI)的319例患者作为研究对象,按照住院期间是否发生MACE分为MACE组69例和非MACE组250例。比较2组患者的临床资料,包括一般资料、实验室检验指标、超声心动图和冠状动脉造影结果。采用单因素与多因素Logistic回归分析探讨STEMI患者再灌注治疗后发生院内MACE的危险因素,绘制受试者工作特征(ROC)曲线分析WBCHR对STEMI患者再灌注治疗后发生院内MACE的预测价值。
结果MACE组空腹血糖、尿酸、肌酐、白细胞计数、中性粒细胞计数、超敏C反应蛋白(hs-CRP)、D-二聚体、WBCHR水平均高于非MACE组,红细胞计数、血红蛋白、红细胞比容、左室射血分数均低于非MACE组,差异有统计学意义(P < 0.05); 2组患者年龄、性别、吸烟史、高血压史、糖尿病史、入院首次接触导丝至通过病变血管(D2W)时间、总胆固醇、甘油三酯和病变血管数目比较,差异无统计学意义(P>0.05)。多因素Logistic回归分析结果显示,尿酸水平升高(OR=1.005, 95%CI: 1.002~1.009, P=0.004)、血红蛋白浓度降低(OR=0.964, 95%CI: 0.941~0.988, P=0.003), hs-CRP水平升高(OR=1.032, 95%CI: 1.009~1.056, P=0.007)、WBCHR水平升高(OR=1.455, 95%CI: 1.295~1.635, P < 0.001)均为STEMI患者再灌注治疗后发生院内MACE的独立危险因素。ROC曲线分析结果显示, WBCHR预测STEMI患者再灌注治疗后发生院内MACE的曲线下面积为0.855(95%CI: 0.796~0.914, P < 0.001), 灵敏度为63.8%, 特异度为99.6%。
结论WBCHR是STEMI患者再灌注治疗后发生院内MACE的独立影响因素,对STEMI患者再灌注治疗后发生院内MACE具有较高的预测价值。
-
关键词:
- 白细胞 /
- 红细胞比容 /
- 急性ST段抬高型心肌梗死 /
- 经皮冠状动脉介入治疗 /
- 主要不良心血管事件
Abstract:ObjectiveTo investigate the predictive value of white blood cell-to-hematocrit ratio (WBCHR) for in-hospital major adverse cardiovascular events (MACE) after reperfusion therapy in patients with acute ST-segment elevation myocardial infarction (STEMI).
MethodsA case-control study was conducted to retrospectively select 319 patients with first-time diagnosis of STEMI who underwent percutaneous coronary intervention (PCI). Patients were divided into MACE group (69 cases) and non-MACE group (250 cases) based on the occurrence of MACE during hospitalization. Clinical data, including general information, laboratory test indicators, echocardiography, and coronary angiography results, were compared between the two groups. Univariate and multivariate Logistic regression analyses were performed to explore the risk factors for in-hospital MACE after reperfusion therapy in STEMI patients. Receiver operating characteristic (ROC) curve analysis was conducted to evaluate the predictive value of WBCHR for in-hospital MACE after reperfusion therapy in STEMI patients.
ResultsThe levels of fasting blood glucose, uric acid, creatinine, white blood cell count, neutrophil count, high-sensitivity C-reactive protein (hs-CRP), D-dimer, and WBCHR were significantly higher in the MACE group than in the non-MACE group, while red blood cell count, hemoglobin, hematocrit, and left ventricular ejection fraction were lower (P < 0.05). No significant differences were observed in age, gender, smoking history, hypertension history, diabetes history, door-to-wire (D2W) time, total cholesterol, triglycerides, and the number of diseased vessels between the two groups (P>0.05). Multivariate Logistic regression analysis revealed that elevated uric acid levels (OR=1.005; 95%CI, 1.002 to 1.009; P=0.004), decreased hemoglobin concentration (OR=0.964; 95%CI, 0.941 to 0.988; P=0.003), increased hs-CRP levels (OR=1.032; 95%CI, 1.009 to 1.056; P=0.007), and increased WBCHR (OR=1.455; 95%CI, 1.295 to 1.635; P < 0.001) were independent risk factors for in-hospital MACE after reperfusion therapy in STEMI patients. ROC curve analysis showed that the area under the curve of WBCHR for predicting in-hospital MACE after reperfusion therapy in STEMI patients was 0.855 (95%CI, 0.796 to 0.914, P < 0.001), with a sensitivity of 63.8% and a specificity of 99.6%.
ConclusionWBCHR is an independent influencing factors of in-hospital MACE after reperfusion therapy in STEMI patients and has a high predictive value for in-hospital MACE in these patients.
-
急性ST段抬高型心肌梗死(STEMI)是指冠状动脉急性闭塞导致心肌组织缺血,从而引起心肌坏死[1]。近年来, STEMI的发病率呈现快速上升趋势[2]。经皮冠状动脉介入治疗(PCI)可迅速恢复冠状动脉血流,挽救缺血心肌,是STEMI的再灌注治疗方法之一[3]。尽管PCI技术的进步极大改善了STEMI患者的疗效,但仍有部分患者PCI后会发生高度房室传导阻滞、恶性心律失常、新发心房颤动、心源性休克甚至死亡等院内主要不良心血管事件(MACE),严重影响其预后[4]。因此,寻找能准确预测MACE发生的新型生物标志物具有重要的临床意义[5]。白细胞与红细胞比容比值(WBCHR)作为一种新型炎症生物标志物,已被证实与STEMI后心脏破裂相关[6]。本研究探讨WBCHR对STEMI患者再灌注治疗后发生院内MACE的预测价值,以期为临床医生尽早识别高危MACE患者提供参考依据。
1. 对象与方法
1.1 研究对象
采用病例-对照研究方法,回顾性选取2022年1月—2024年2月于江苏大学附属人民医院心内科首次确诊STEMI并同意接受PCI的319例患者作为研究对象,根据住院期间是否发生MACE分为MACE组和非MACE组。MACE组69例,男55例,女14例,年龄24~92岁,平均(64.80±14.34)岁; 非MACE组患者250例,男219例,女31例,年龄30~87岁,平均(61.55±11.12)岁。纳入标准: ①符合第4版急性心肌梗死全球通用定义[1]中的STEMI诊断标准者; ②年龄≥18岁者; ③同意行PCI并签署知情同意书者; ④临床资料完整者。排除标准: ①具有瓣膜性心脏病、心肌病、先天性心脏病或非首次接受PCI者; ②伴有严重感染性疾病、血液系统疾病或免疫系统疾病者; ③伴有恶性肿瘤或严重肝肾功能不全者; ④伴有精神类疾病者。所有患者在急诊PCI术前均接受负荷剂量阿司匹林、替格瑞洛及阿托伐他汀治疗,术中使用肝素抗凝,术后继续接受阿司匹林、替格瑞洛、阿托伐他汀、肝素、β受体阻滞剂等常规药物治疗。经家属同意后,对心源性休克患者采用主动脉内球囊反搏进行辅助治疗,对心脏破裂患者采用体外膜肺氧合进行机械辅助治疗,以争取更多的手术准备时间。本研究经江苏大学附属人民医院伦理委员会审核批准(SQK-20240078-W)。
1.2 研究方法
通过检索医院电子病例系统收集患者的临床资料,随防至患者出院。①一般资料: 包括年龄、性别、吸烟史、高血压史、糖尿病史和入院首次接触导丝至通过病变血管(D2W)时间。②实验室检验指标: 所有患者入院时抽取静脉血,立即进行血常规和凝血功能检查,指标包括白细胞计数、中性粒细胞计数、红细胞计数、血红蛋白、红细胞比容、超敏C反应蛋白(hs-CRP)和D-二聚体; 入院24 h内抽取患者空腹静脉血,检测生化指标,包括空腹血糖、尿酸、肌酐、总胆固醇和甘油三酯。③超声心动图: 所有患者入院48 h内由专业超声科医师进行经胸超声心动图检查,评估左室射血分数。④冠状动脉造影: 所有患者首次接触医疗团队后即刻被送至抢救室,迅速完善心电图、心肌损伤标志物等相关检查; 胸痛中心医师及时评估患者状况,经家属同意后开通绿色通道,将患者送至导管室行PCI, 同时确认冠状动脉病变血管数目。
1.3 统计学分析
采用SPSS 22.0统计学软件进行数据分析。正态分布的计量资料以(x±s)表示,组间比较采用两独立样本t检验或修正方差齐性后的t′检验。非正态分布的计量资料以[M(P25, P75)]表示,组间比较采用Mann-Whitney U检验。计数资料以[n(%)]表示,组间比较采用χ2检验。采用单因素和多因素Logistic回归分析探讨STEMI患者再灌注治疗后发生院内MACE的危险因素。绘制受试者工作特征(ROC)曲线,计算曲线下面积,评估WBCHR对STEMI患者再灌注治疗后发生院内MACE的预测价值。统计学检验均为双侧检验, P<0.05为差异有统计学意义。
2. 结果
2.1 院内MACE发生情况
本研究患者共发生69例院内MACE,包括新发心房颤动22例、恶性心律失常7例、高度及Ⅲ度房室传导阻滞16例、急性心力衰竭2例、心源性休克8例、心源性死亡7例、心脏破裂1例、合并2种及以上MACE 6例。
2.2 MACE组和非MACE组患者临床资料比较
MACE组空腹血糖、尿酸、肌酐、白细胞计数、中性粒细胞计数、hs-CRP、D-二聚体、WBCHR水平均高于非MACE组,红细胞计数、血红蛋白、红细胞比容、左室射血分数均低于非MACE组,差异有统计学意义(P<0.05); 2组患者在年龄、性别、吸烟史、高血压史、糖尿病史、D2W时间、总胆固醇、甘油三酯和病变血管数目方面比较,差异均无统计学意义(P>0.05)。见表 1。
表 1 MACE组与非MACE组患者临床资料比较(x±s)[n(%)][M(P25, P75)]指标 分类 MACE组(n=69) 非MACE组(n=250) t/Z/χ2 P 年龄/岁 64.80±14.34 61.55±11.12 1.741 0.085 性别 男 55(79.71) 219(87.60) 2.778 0.096 女 14(20.29) 31(12.40) 吸烟史 42(60.87) 172(68.80) 1.540 0.215 高血压史 48(69.57) 150(60.00) 2.101 0.147 糖尿病史 25(36.23) 87(34.80) 0.049 0.825 D2W时间/min 82.00(61.50, 103.00) 73.00(58.00, 92.25) -1.931 0.053 空腹血糖/(mmol/L) 7.03(5.67, 9.07) 6.03(5.15, 7.80) -2.578 0.010 尿酸/(μmol/L) 381.00(303.00, 481.00) 327.50(270.25, 392.12) -3.642 <0.001 肌酐/(μmol/L) 77.00(64.00, 97.00) 66.00(57.00, 77.25) -4.757 <0.001 总胆固醇/(mmol/L) 4.29(3.60, 4.94) 4.38(3.75, 5.11) -1.050 0.294 甘油三酯/(mmol/L) 1.33(1.00, 2.23) 1.57(1.10, 2.40) -1.282 0.200 白细胞计数/(×109/L) 10.70(7.85, 13.14) 7.80(6.72, 8.92) -7.087 <0.001 中性粒细胞计数/(×109/L) 8.20(5.67, 10.50) 5.11(4.32, 6.50) -7.394 <0.001 红细胞计数/(×1012/L) 4.30±0.64 4.65±0.56 -4.358 <0.001 血红蛋白/(g/L) 131.03±17.33 142.40±16.11 -5.102 <0.001 hs-CRP/(mg/L) 6.47(1.36, 36.73) 2.03(0.87, 5.06) -4.915 <0.001 D-二聚体/(mg/L) 0.87(0.68, 1.93) 0.61(0.49, 0.81) -6.167 <0.001 红细胞比容/% 38.89±4.96 41.98±4.47 -4.946 <0.001 WBCHR 26.95(21.17, 34.13) 18.97(16.49, 21.24) -9.019 <0.001 左室射血分数/% 46.00(42.50, 50.50) 48.00(46.00, 53.00) -3.733 <0.001 病变血管数 单支 16(23.19) 80(32.00) 2.050 0.359 双支 29(42.03) 96(38.40) 多支 24(34.78) 74(29.60) D2W: 入院首次接触导丝至通过病变血管; hs-CRP: 超敏C反应蛋白; WBCHR: 白细胞与红细胞比容比值。 2.3 STEMI患者再灌注治疗后发生院内MACE的单因素Logistic回归分析
以是否出现MACE为因变量,以空腹血糖、尿酸、肌酐、白细胞计数、中性粒细胞计数、红细胞计数、血红蛋白、hs-CRP、D-二聚体、红细胞比容、WBCHR、左室射血分数为自变量,进行单因素Logistic回归分析。分析结果显示,空腹血糖、尿酸、肌酐、白细胞计数、中性粒细胞计数、hs-CRP、D-二聚体、WBCHR水平升高是STEMI患者再灌注治疗后发生院内MACE的危险因素(OR=1.100、1.005、1.026、1.775、1.792、1.048、2.005、1.500, P<0.05), 红细胞计数、血红蛋白、红细胞比容、左室射血分数降低也是发生院内MACE的危险因素(OR=0.363、0.960、0.866、0.921, P<0.05)。见表 2。
表 2 STEMI患者再灌注治疗后发生院内MACE的单因素Logistic回归分析变量 B Wald OR 95%CI P 空腹血糖 0.096 4.979 1.100 1.012~1.197 0.026 尿酸 0.005 14.195 1.005 1.002~1.007 <0.001 肌酐 0.026 21.04 1.026 1.015~1.038 <0.001 白细胞计数 0.574 42.126 1.775 1.492~2.110 <0.001 中性粒细胞计数 0.583 47.53 1.792 1.518~2.115 <0.001 红细胞计数 -1.014 16.881 0.363 0.224~0.588 <0.001 血红蛋白 -0.041 21.947 0.960 0.943~0.976 <0.001 hs-CRP 0.047 25.248 1.048 1.029~1.067 <0.001 D-二聚体 0.696 16.947 2.005 1.440~2.793 <0.001 红细胞比容 -0.144 20.968 0.866 0.814~0.921 <0.001 WBCHR 0.405 50.544 1.500 1.341~1.677 <0.001 左室射血分数 -0.083 14.506 0.921 0.882~0.961 <0.001 2.4 STEMI患者再灌注治疗后发生院内MACE的多因素Logistic回归分析
将单因素分析中P<0.05的自变量均纳入多因素Logistic回归分析中,采用逐步回归变量筛选方法,进行多因素Logistic回归分析。分析结果显示,尿酸、hs-CRP、WBCHR水平升高和血红蛋白降低是再灌注治疗后发生院内MACE的独立危险因素(OR=1.005、1.032、1.455、0.964, P<0.05), 见表 3。
表 3 STEMI患者再灌注治疗后发生院内MACE的多因素Logistic回归分析变量 B Wald OR 95%CI P 尿酸 0.005 8.447 1.005 1.002~1.009 0.004 血红蛋白 -0.037 8.738 0.964 0.941~0.988 0.003 hs-CRP 0.032 7.380 1.032 1.009~1.056 0.007 WBCHR 0.375 39.697 1.455 1.295~1.635 <0.001 2.5 WBCHR对STEMI患者再灌注治疗后发生院内MACE的ROC曲线
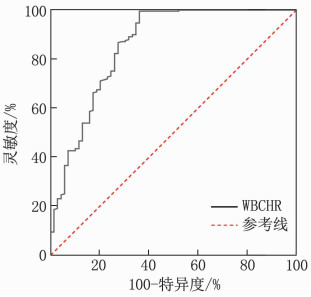
ROC曲线分析结果显示, WBCHR预测STEMI患者再灌注治疗后发生院内MACE的曲线下面积为0.855(95%CI: 0.796~0.914, P<0.001), 约登指数为0.634, 灵敏度为63.8%, 特异度为99.6%, 最佳截断值为24.273, 见图 1。
3. 讨论
急性心肌梗死患者的PCI过程中,炎症反应扮演着至关重要的角色[7]。过度的炎症活动可能促进心肌细胞凋亡和梗死区域扩大,进而增加MACE的发生风险[8]。改善急性心肌梗死患者的预后和保护心脏组织至今仍是心血管医学领域面临的重要挑战之一[9]。因此,探索一种简单易得的炎症生物标志物,对早期识别高危患者、精确评估临床预后和预防MACE发生具有重要的临床意义。
本研究发现,较高水平的尿酸、hs-CRP及较低水平的血红蛋白是STEMI患者PCI术后发生院内MACE的独立危险因素,这与既往研究中报道的结果相一致。相关研究[10-11]提示, STEMI患者中较高的血尿酸水平使发生MACE的风险显著增加。YANG Y L等[12]研究显示, STEMI患者接受PCI术前较低的血红蛋白水平更易发生MACE。李建成等[13]研究报道, hs-CRP水平是评估冠心病患者再灌注治疗预后的重要指标。本研究中,患者发病48 h内MACE组的射血分数平均较非MACE组低,可能与患者因各种原因延误了再灌注治疗时间有关,即接受再灌注的时间越晚可能导致更多的心肌细胞死亡,从而降低患者的射血分数[14]。
本研究发现, WBCHR是STEMI患者接受再灌注治疗后发生院内MACE的独立影响因素,对院内MACE具有较高的预测价值。白细胞作为心肌梗死后炎症反应的主要参与者,是常见的炎症生物标志物,其与心血管疾病(CVD)患者冠状动脉狭窄的严重程度有关[15-16]。研究[17]发现,心肌再灌注不良患者的白细胞计数显著升高。研究[18-19]表明,白细胞水平与急性心肌梗死的严重程度呈正相关,且与患者生存率呈负相关。TRAN H V等[20]报告,住院期间白细胞计数显著升高与新发心房颤动的风险增加相关。一项前瞻性多中心研究[21]表明,在PCI患者中,基线白细胞计数与长期MACE的发生存在独立的显著关联。
近年来,红细胞比容已被证实与冠状动脉病变存在一定相关性,但两者之间的确切病理生理机制有待进一步探索。GOTOH S等[22]对2 000多名40岁以上日本居民进行长达19年的随访研究发现,红细胞比容的升高或降低,均会增加CVD的发生风险。PAUL L等[23]研究发现,红细胞比容与CVD患者的全因死亡率显著相关。杨倩倩等[24]研究表明,红细胞比容与冠状动脉病变严重程度相关,即红细胞比容越低的患者,冠状动脉血管病变越严重。
综上所述, WBCHR是STEMI患者再灌注治疗后发生院内MACE的独立影响因素,对STEMI患者再灌注治疗后发生院内MACE具有较高的预测价值,可辅助临床医生早期识别MACE高危患者,进而改善患者预后。然而,本研究存在一定局限性(单中心研究,样本量相对有限),未来需进一步开展更大规模的多中心、前瞻性队列研究,以期为WBCHR在STEMI患者再灌注后不良心血管结局评估中的应用提供更加客观的依据。
-
表 1 MACE组与非MACE组患者临床资料比较(x±s)[n(%)][M(P25, P75)]
指标 分类 MACE组(n=69) 非MACE组(n=250) t/Z/χ2 P 年龄/岁 64.80±14.34 61.55±11.12 1.741 0.085 性别 男 55(79.71) 219(87.60) 2.778 0.096 女 14(20.29) 31(12.40) 吸烟史 42(60.87) 172(68.80) 1.540 0.215 高血压史 48(69.57) 150(60.00) 2.101 0.147 糖尿病史 25(36.23) 87(34.80) 0.049 0.825 D2W时间/min 82.00(61.50, 103.00) 73.00(58.00, 92.25) -1.931 0.053 空腹血糖/(mmol/L) 7.03(5.67, 9.07) 6.03(5.15, 7.80) -2.578 0.010 尿酸/(μmol/L) 381.00(303.00, 481.00) 327.50(270.25, 392.12) -3.642 <0.001 肌酐/(μmol/L) 77.00(64.00, 97.00) 66.00(57.00, 77.25) -4.757 <0.001 总胆固醇/(mmol/L) 4.29(3.60, 4.94) 4.38(3.75, 5.11) -1.050 0.294 甘油三酯/(mmol/L) 1.33(1.00, 2.23) 1.57(1.10, 2.40) -1.282 0.200 白细胞计数/(×109/L) 10.70(7.85, 13.14) 7.80(6.72, 8.92) -7.087 <0.001 中性粒细胞计数/(×109/L) 8.20(5.67, 10.50) 5.11(4.32, 6.50) -7.394 <0.001 红细胞计数/(×1012/L) 4.30±0.64 4.65±0.56 -4.358 <0.001 血红蛋白/(g/L) 131.03±17.33 142.40±16.11 -5.102 <0.001 hs-CRP/(mg/L) 6.47(1.36, 36.73) 2.03(0.87, 5.06) -4.915 <0.001 D-二聚体/(mg/L) 0.87(0.68, 1.93) 0.61(0.49, 0.81) -6.167 <0.001 红细胞比容/% 38.89±4.96 41.98±4.47 -4.946 <0.001 WBCHR 26.95(21.17, 34.13) 18.97(16.49, 21.24) -9.019 <0.001 左室射血分数/% 46.00(42.50, 50.50) 48.00(46.00, 53.00) -3.733 <0.001 病变血管数 单支 16(23.19) 80(32.00) 2.050 0.359 双支 29(42.03) 96(38.40) 多支 24(34.78) 74(29.60) D2W: 入院首次接触导丝至通过病变血管; hs-CRP: 超敏C反应蛋白; WBCHR: 白细胞与红细胞比容比值。 表 2 STEMI患者再灌注治疗后发生院内MACE的单因素Logistic回归分析
变量 B Wald OR 95%CI P 空腹血糖 0.096 4.979 1.100 1.012~1.197 0.026 尿酸 0.005 14.195 1.005 1.002~1.007 <0.001 肌酐 0.026 21.04 1.026 1.015~1.038 <0.001 白细胞计数 0.574 42.126 1.775 1.492~2.110 <0.001 中性粒细胞计数 0.583 47.53 1.792 1.518~2.115 <0.001 红细胞计数 -1.014 16.881 0.363 0.224~0.588 <0.001 血红蛋白 -0.041 21.947 0.960 0.943~0.976 <0.001 hs-CRP 0.047 25.248 1.048 1.029~1.067 <0.001 D-二聚体 0.696 16.947 2.005 1.440~2.793 <0.001 红细胞比容 -0.144 20.968 0.866 0.814~0.921 <0.001 WBCHR 0.405 50.544 1.500 1.341~1.677 <0.001 左室射血分数 -0.083 14.506 0.921 0.882~0.961 <0.001 表 3 STEMI患者再灌注治疗后发生院内MACE的多因素Logistic回归分析
变量 B Wald OR 95%CI P 尿酸 0.005 8.447 1.005 1.002~1.009 0.004 血红蛋白 -0.037 8.738 0.964 0.941~0.988 0.003 hs-CRP 0.032 7.380 1.032 1.009~1.056 0.007 WBCHR 0.375 39.697 1.455 1.295~1.635 <0.001 -
[1] THYGESEN K, ALPERT J S, JAFFE A S, et al. Fourth universal definition of myocardial infarction (2018)[J]. J Am Coll Cardiol, 2018, 72(18): 2231-2264. doi: 10.1016/j.jacc.2018.08.1038
[2] LI S D, GAO X J, YANG J G, et al. Number of standard modifiable risk factors and mortality in patients with first-presentation ST-segment elevation myocardial infarction: insights from China Acute Myocardial Infarction registry[J]. BMC Med, 2022, 20(1): 217. doi: 10.1186/s12916-022-02418-w
[3] DOENST T, HAVERICH A, SERRUYS P, et al. PCI and CABG for treating StableCoronary artery disease: JACC review topic of the week[J]. J Am Coll Cardiol, 2019, 73(8): 964-976. doi: 10.1016/j.jacc.2018.11.053
[4] TUXUN M, ZHAO Q, XIANG Y, et al. Predicting value of white cell count and total bilirubin on clinical outcomes in patients with ST-elevation myocardial infarction following percutaneous coronary intervention: a cohort study[J]. BMJ Open, 2020, 10(2): e031227. doi: 10.1136/bmjopen-2019-031227
[5] 张豪, 周天, 马畅, 等. 新型炎症标志物对急性心肌梗死院内预后的预测价值[J]. 中国循环杂志, 2023, 38(4): 414-420. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGXH202304004.htm [6] 戴凯, 罗雅菲, 李志兵, 等. 中性粒细胞百分比/白蛋白联合白细胞/红细胞比容对急性ST段抬高型心肌梗死后心脏破裂的预测价值[J]. 中国老年学杂志, 2023, 43(6): 1281-1285. https://www.cnki.com.cn/Article/CJFDTOTAL-ZLXZ202306001.htm [7] LIU S J, JIANG H C, DHUROMSINGH M, et al. Evaluation of C-reactive protein as predictor of adverse prognosis in acute myocardial infarction after percutaneous coronary intervention: a systematic review and meta-analysis from 18, 715 individuals[J]. Front Cardiovasc Med, 2022, 9: 1013501. doi: 10.3389/fcvm.2022.1013501
[8] FRANGOGIANNIS N G. The inflammatory response in myocardial injury, repair, and remodelling[J]. Nat Rev Cardiol, 2014, 11(5): 255-265. doi: 10.1038/nrcardio.2014.28
[9] STARZ C, HÄRDTNER C, MAULER M, et al. Elevated platelet-leukocyte complexes are associated with, but dispensable for myocardial ischemia-reperfusion injury[J]. Basic Res Cardiol, 2022, 117(1): 61. doi: 10.1007/s00395-022-00970-3
[10] XU Q Y, ZHANG M, ABEYSEKERA I R, et al. High serum uric acid levels may increase mortality and major adverse cardiovascular events in patients with acute myocardial infarction[J]. Saudi Med J, 2017, 38(6): 577-585. doi: 10.15537/smj.2017.6.17190
[11] 仲艳华, 桑盛敏, 丁宏胜. 血清尿酸联合Gensini积分预测急性ST段抬高型心肌梗死患者预后的价值[J]. 实用临床医药杂志, 2021, 25(23): 82-85. doi: 10.7619/jcmp.20212716 [12] YANG Y L, HUANG Y. Association between serum hemoglobin and major cardiovascular adverse event in Chinese patients with ST-segment elevation myocardial infarction after percutaneous coronary intervention[J]. J Clin Lab Anal, 2022, 36(1): e24126. doi: 10.1002/jcla.24126
[13] 李建成, 许纲正. 超敏C反应蛋白对冠心病介入治疗患者预后的预测作用[J]. 实用临床医药杂志, 2020, 24(18): 34-36. doi: 10.3969/j.issn.1672-2353.2006.01.031 [14] 胡泽卿, 杜建勇. 急性心肌梗死再灌注治疗时间延误的临床分析[J]. 世界最新医学信息文摘, 2019, 19(1): 82-82. https://www.cnki.com.cn/Article/CJFDTOTAL-WMIA201901056.htm [15] YANG W H, WU S L, XU F F, et al. Distinct WBC trajectories are associated with the risks of incident CVD and all-cause mortality[J]. J Atheroscler Thromb, 2023, 30(10): 1492-1506. doi: 10.5551/jat.63887
[16] HONG L F, LI X L, LUO S H, et al. Relation of leukocytes and its subsets counts with the severity of stable coronary artery disease in patients with diabetic mellitus[J]. PLoS One, 2014, 9(3): e90663. doi: 10.1371/journal.pone.0090663
[17] HUANG G Y, YANG L J, WANG X H, et al. Relationship between platelet-leukocyte aggregation and myocardial perfusion in patients with ST-segment elevationmyocardial infarction after primary percutaneouscoronary intervention[J]. Heart Lung, 2016, 45(5): 429-433. doi: 10.1016/j.hrtlng.2016.06.005
[18] JIANG K, TU Z Z, CHEN K, et al. Gasdermin D inhibition confers antineutrophil-mediated cardioprotection in acute myocardial infarction[J]. J Clin Invest, 2022, 132(1): e151268. doi: 10.1172/JCI151268
[19] LIANG Y T, CHEN H, WANG P. Correlation of leukocyte and coronary lesion severity of acute myocardial infarction[J]. Angiology, 2018, 69(7): 591-599.
[20] TRAN H V, ERSKINE N A, NGUYEN H L, et al. Increase in white blood cell count is associated with the development of atrial fibrillation after an acute coronary syndrome[J]. Int J Cardiol, 2019, 274: 138-143.
[21] SHAH B, BABER U, POCOCK S J, et al. White blood cell count and major adverse cardiovascular events after percutaneous coronary intervention in the contemporary era: insights from the PARIS study (patterns of non-adherence to anti-platelet regimens in stented patients registry)[J]. Circ Cardiovasc Interv, 2017, 10(9): e004981.
[22] GOTOH S, JUN H T, NINOMIYA T, et al. Hematocrit and the risk of cardiovascular disease in a Japanese community: the Hisayama Study[J]. Atherosclerosis, 2015, 242(1): 199-204.
[23] PAUL L, JEEMON P, HEWITT J, et al. Hematocrit predicts long-term mortality in a nonlinear and sex-specific manner in hypertensive adults[J]. Hypertension, 2012, 60(3): 631-638.
[24] 杨倩倩, 崔建国, 王树娟, 等. 红细胞比容与老年冠心病患者冠状动脉病变的相关性研究[J]. 中华老年心脑血管病杂志, 2017, 19(4): 370-373. https://www.cnki.com.cn/Article/CJFDTOTAL-LNXG201704009.htm




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号