Relationship of impaired glucose regulation with slow flow or no reflow during percutaneous coronary intervention in patients with ST segment elevation myocardial infarction
-
摘要:目的
探讨糖调节受损(IGR)与ST段抬高型心肌梗死(STEMI)患者经皮冠状动脉介入治疗(PCI)术中慢血流或无复流(SF/NRF)的关系。
方法回顾性收集本院2021年10月-2022年10月收治的80例有SF/NRF的STEMI患者及84例无SF/NRF的STEMI患者的临床资料, 包括空腹血糖、总胆固醇(TC)、甘油三酯(TG)、心肌肌钙蛋白Ⅰ(cTnⅠ)、纤维蛋白原、左心室射血分数(LVEF)、D-二聚体、尿酸、同型半胱氨酸、中性粒细胞绝对值与淋巴细胞绝对值比值(NLR)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)以及餐后2 h血糖水平。采用Logistic回归模型分析影响STEMI患者PCI术中SF/NRF发生的影响因素; 采用受试者工作特征(ROC)曲线分析空腹血糖、餐后2 h血糖水平对STEMI患者PCI术中SF/NRF的诊断价值。
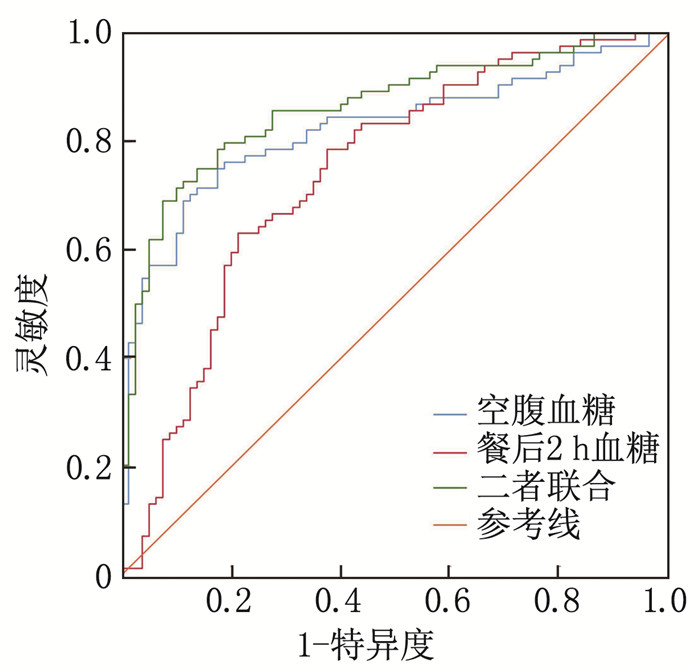
结果与非SF/NRF组相比, SF/NRF组cTnⅠ、纤维蛋白原、HDL-C水平升高, 收缩压(SBP)、舒张压(DBP)、NLR水平降低, 差异有统计学意义(P < 0.05)。与非SF/NRF组相比, SF/NRF组支架直径、支架长度、胸痛至导管室时间更长, 差异有统计学意义(P < 0.05)。SF/NRF组空腹血糖、餐后2 h血糖水平高于非SF/NRF组, 差异有统计学意义(P < 0.05)。Logistic回归分析显示, 空腹血糖、餐后2 h血糖水平是STEMI患者PCI术中SF/NRF发生的影响因素, 且二者联合诊断STEMI患者PCI术中SF/NRF的曲线下面积(AUC)高于空腹血糖、餐后2 h血糖水平单独诊断的AUC(Z=3.272、4.369, P均 < 0.001)。
结论IGR与STEMI患者PCI术中SF/NRF有关, 空腹血糖、餐后2 h血糖水平是STEMI患者SF/NRF发生的影响因素。
-
关键词:
- 糖调节受损 /
- ST段抬高型心肌梗死 /
- 慢血流或无复流 /
- 空腹血糖 /
- 餐后2小时血糖
Abstract:ObjectiveTo investigate the relationship between impaired glucose regulation (IGR) and slow flow or no reflow (SF/NRF) during percutaneous coronary intervention (PCI) in patients with ST segment elevation myocardial infarction (STEMI).
MethodsClinical materials of 80 STEMI patients with SF/NRF and 84 STEMI patients without SF/NRF in the hospital from October 2021 to October 2022 were retrospectively collected, including blood glucose, total cholesterol (TC), triglyceride (TG), cardiac troponin Ⅰ (cTnⅠ), fibrinogen, left ventricular ejection fraction (LVEF), D-dimer, uric acid, homocysteine, the ratio of absolute value of neutrophils to absolute value of lymphocytes (NLR), low density lipoprotein cholesterol (LDL-C), high density lipoprotein cholesterol (HDL-C) and 2 h postprandial blood glucose level. Logistic regression model was used to analyze the influencing factors of SF/NRF in STEMI patients with PCI; the receiver operating characteristic (ROC) curve was used to analyze the diagnostic value of fasting blood glucose and 2 h postprandial blood glucose levels for SF/NRF in STEMI patients with PCI.
ResultsCompared with non-SF/NRF group, the levels of cTnⅠ, fibrinogen and HDL-C in SF/NRF group were significantly higher, while the levels of systolic blood pressure (SBP), diastolic blood pressure (DBP) and NLR were significantly lower (P < 0.05). Compared with non-SF/NRF group, the stent diameter, stent length and the time from chest pain to catheter room in SF/NRF group were significantly longer (P < 0.05). The levels of fasting blood glucose and 2 h postprandial blood glucose in SF/NRF group were significantly higher than those in non-SF/NRF group (P < 0.05). Logistic regression analysis showed that fasting blood glucose and 2 h postprandial blood glucose were the influencing factors of SF/NRF in STEMI patients with PCI, and the area under the curve (AUC) of the combination of the two indicators for diagnosis of SF/NRF in STEMI patients during PCI was significantly higher than that by fasting blood glucose and 2 h postprandial blood glucose alone (Z=3.272, 4.369, P < 0.001).
ConclusionIGR is related to SF/NRF during PCI in STEMI patients, and fasting blood glucose and 2 h postprandial blood glucose levels are the influencing factors of SF/NRF in STEMI patients.
-
胃癌是消化系统常见的恶性肿瘤,在中国病死率居高不下,其治疗以外科手术为主,为保证术后效果、预防复发,常辅助化疗[1-2]。因肿瘤消耗、机体代谢需求变大、外科手术创伤等因素引起营养素大量消耗,易致机体发生营养不良[3-4]。部分肿瘤患者直接死于营养不良,而非肿瘤疾病本身[5]。营养不良是胃癌化疗患者的常见问题,如果不及时干预,可导致不良结局事件的发生。故规范科学的营养支持是胃癌化疗患者治疗不可或缺的部分。营养状况筛查与评估工具可客观评估机体营养状况,明确其可能的影响因素,并加以针对性干预。准确预测胃癌化疗患者营养不良风险对改善其预后具有重要意义。列线图常用于临床事件个体化风险预测[6]。相关研究[7]利用列线图模型预测慢性心力衰竭患者营养不良风险,预测效率和临床适用性较好。鉴于此,本研究通过分析胃癌化疗患者营养不良的危险因素,构建预测胃癌化疗患者营养不良风险的列线图模型。
1. 资料与方法
1.1 一般资料
选择2021年1月—2022年12月在本院肿瘤科接受完整化疗的152例患者为研究对象。纳入标准: ①行胃癌根治性切除术者; ②接受完整术后化疗者; ③年龄>18岁者; ④自愿接受本研究问卷调查者。排除标准: ①出现腹腔或肝脏等远处转移者; ②术前接受新辅助化疗者; ③患精神病,或无法正常沟通者; ④入院之前已发生营养不良者; ⑤合并其他肠胃疾病史患者。本研究获本院伦理委员会批准。
1.2 方法
1.2.1 收集资料
收集患者年龄、性别、文化程度、居住地、家庭月收入、合并糖尿病、合并高血压、肿瘤部位、分化程度、分期、术式、T分期和神经脉管侵犯、区域淋巴结转移、化疗期间肠外营养支持、总蛋白缺乏、低蛋白血症、贫血、食欲、恶心、呕吐、口干、便秘、腹泻、早饱等资料。
1.2.2 化疗方案
本研究对象选择的化疗方案主要有2种。①奥沙利铂(85 mg, 静脉滴注)+5-氟尿嘧啶(400 mg, 静脉滴注)+亚叶酸钙(200 mg, 静脉滴注)。②奥沙利铂(130 mg, 静脉滴注)+替吉奥(40 mg, 口服)。
1.2.3 化疗护理管理
护士遵医嘱给予患者胃肠减压、补液、禁食等对症护理措施,同时加强患者的血压、心率等生命体征监测; 给予患者口腔护理,妥善固定胃管,避免打折、滑脱、弯曲等现象发生,并详细记录患者引流液的数量、质量、颜色。同时保持病房干净,维持适宜的温度及湿度,并鼓励患者运动,增加运动量及日常活动的频次,为患者制订饮食食谱等。
1.2.4 营养状况评估
营养状况评估采用自评-主观全面评定量表(PG-SGA)。该量表包括患者自我评估、医务人员评估2个部分,分值为0分(营养状况好)至35分(营养状况差)[8]。依据定量评估结果分为营养良好组(得分<4分)与营养不良组(得分≥4分)[9-10]。
1.3 统计学分析
采用SPSS 25.0软件进行统计学分析。计数资料采用[n(%)]描述,行卡方检验。以胃癌化疗患者营养状况为因变量(营养良好=0, 营养不良=1), 将其年龄、性别、文化程度、居住地等为自变量纳入胃癌化疗患者营养不良的相关影响因素分析,采用单因素分析相关因素,将单因素分析差异有统计学意义的变量纳入二分类Logistic回归分析,以明确胃癌化疗患者营养不良的独立危险因素。将胃癌化疗患者营养不良的独立危险因素引入R3.6.3软件及rms程序包,构建预测胃癌化疗患者营养不良发生风险的列线图模型,使用受试者工作特征(ROC)曲线、校准曲线验证列线图模型的区分度与一致性; 采用Hosmer-Lemeshow拟合优度检验评价列线图模型的拟合优度。P<0.05表示差异有统计学意义。
2. 结果
2.1 一般资料分析
152例胃癌化疗患者中, 106例营养不良,发生率为69.74%。营养良好组(n=46)与营养不良组(n=106)在合并糖尿病、合并高血压、肿瘤部位、分化程度、分期、术式、T分期、有无神经脉管侵犯、有无区域淋巴结转移、有无总蛋白缺乏、有无食欲、有无呕吐、有无口干、有无便秘、有无腹泻方面比较,差异无统计学意义(P>0.05), 在年龄、性别、文化程度、居住地、家庭月收入、化疗期间肠外营养支持、有无低蛋白血症、有无贫血、有无恶心、有无早饱方面比较,差异有统计学意义(P<0.05)。见表 1。
表 1 2组一般资料分析[n(%)]一般资料 分类 营养良好组(n=46) 营养不良组(n=106) χ2 P 年龄 <60岁 35(76.09) 55(51.89) 7.779 0.005 ≥60岁 11(23.91) 51(48.11) 性别 男 24(52.17) 77(72.64) 6.028 0.014 女 22(47.83) 29(27.36) 文化程度 小学及以下 8(17.39) 38(35.85) 11.394 0.010 初中 9(19.57) 32(30.19) 高中/中专 20(43.48) 26(24.53) 大专及以上 9(19.57) 10(9.43) 居住地 城市 32(69.57) 50(47.17) 6.476 0.011 农村 14(30.43) 56(52.83) 家庭月收入 <3 000元人民币 7(15.22) 28(26.42) 8.429 0.015 3 000~5 000元人民币 18(39.13) 54(50.94) >5 000元人民币 21(45.65) 24(22.64) 合并糖尿病 是 32(69.57) 62(58.49) 1.667 0.197 否 14(30.43) 44(41.51) 合并高血压 是 29(63.04) 59(55.66) 0.717 0.397 否 17(36.96) 47(44.34) 肿瘤部位 贲门 12(26.09) 23(21.70) 0.389 0.823 胃体 24(52.17) 57(53.77) 胃窦 10(21.74) 26(24.53) 分化程度 中分化 6(13.04) 10(9.43) 0.444 0.505 低分化 40(86.96) 96(90.57) 分期 Ⅰ期 10(21.74) 26(24.53) 0.593 0.743 Ⅱ期 14(30.43) 26(24.53) Ⅲ期 22(47.83) 54(50.94) 术式 近端胃切除术 1(2.17) 2(1.89) 0.151 0.927 全胃切除术 27(58.70) 59(55.66) 远胃切除术 18(39.13) 45(42.45) T分期 T1~T3 39(84.78) 96(90.57) 1.080 0.299 T4 7(15.22) 10(9.43)) 神经脉管侵犯 有 33(71.74) 72(67.92) 0.219 0.640 无 13(28.26) 34(32.08) 区域淋巴结转移 有 34(73.91) 70(66.04) 0.921 0.337 无 12(26.09) 36(33.96) 化疗期间肠外营养支持 是 31(67.39) 45(42.45) 7.980 0.005 否 15(32.61) 61(57.55) 总蛋白缺乏 无 39(84.78) 79(74.53) 1.942 0.163 有 7(15.22) 27(25.47) 低蛋白血症 无 45(97.83) 90(84.91) 5.391 0.020 有 1(2.17) 16(15.09) 贫血 无 28(60.87) 44(41.51) 4.823 0.028 有 18(39.13) 62(58.49) 食欲 无 4(8.70) 23(21.70) 3.713 0.054 有 42(91.30) 83(78.30) 恶心 无 43(93.48) 82(77.36) 5.706 0.017 有 3(6.52) 24(22.64) 呕吐 无 42(91.30) 91(85.85) 0.873 0.350 有 4(8.70) 15(14.15) 口干 无 44(95.65) 93(87.74) 2.260 0.133 有 2(4.35) 13(12.26) 便秘 无 45(97.83) 94(88.68) 3.432 0.064 有 1(2.17) 12(11.32) 腹泻 无 43(93.48) 101(95.28) 0.210 0.647 有 3(6.52) 5(4.72) 早饱 无 45(97.83) 87(82.08) 6.965 0.008 有 1(2.17) 19(17.92) 2.2 多因素Logistic回归分析
Logistic回归分析结果显示,性别男(95%CI: 1.232~6.292, P=0.014)、化疗期间未肠外营养支持(95%CI: 1.528~7.781, P=0.003)、有低蛋白血症(95%CI: 1.193~76.786, P=0.033)、有早饱(95%CI: 1.259~82.652, P=0.030)是胃癌化疗患者营养不良的独立危险因素,见表 2。
表 2 多因素Logistic回归分析因素 赋值说明 B S. E Wals P Exp (B) 95%CI 下限 上限 性别(1) 女=0, 男=1 1.024 0.416 6.056 0.014 2.784 1.232 6.292 化疗期间肠外营养支持(1) 是=0, 否=1 1.238 0.415 8.882 0.003 3.448 1.528 7.781 有无低蛋白血症(1) 无=0, 有=1 2.259 1.062 4.521 0.033 9.572 1.193 76.786 有无早饱(1) 无=0, 有=1 2.322 1.067 4.733 0.030 10.201 1.259 82.652 常量 — -0.697 0.396 3.096 0.078 0.498 — — 2.3 列线图模型建立
将性别、化疗期间肠外营养支持、有无低蛋白血症、有无早饱4项预测指标引入R软件,构建预测胃癌化疗患者营养不良发生风险的列线图模型,见图 1。预测胃癌化疗患者营养不良发生风险的列线图模型评分表见表 3。
表 3 列线图模型评分表分列线图中的预测变量 分类 列线图评分/分 性别 女 0 男 44.2 化疗期间肠外营养支持 是 0 否 52.9 低蛋白血症 无 0 有 97.3 早饱 无 0 有 100.0 2.4 内部验证
区分度评价: 列线图模型预测的ROC曲线下面积为0.757(95%CI: 0.680~0.833), 见图 2。一致性评价: 校准曲线斜率接近1, 且Hosmer-Lemeshow拟合优度检验显示χ2=5.834, P=0.442。
3. 讨论
营养是维持正常生命活动的物质基础[11]。对胃癌患者而言,良好的营养状况可提高机体耐受性,保证外科手术、辅助化疗的顺利实施,还可改善其预后。化疗是治疗癌症的有效手段之一,通过全身或局部使用化学药物可有效杀灭肿瘤细胞[12]。机体营养状态与化疗往往是相互影响的,营养不良可降低机体对化疗的耐受性,而临床使用的化疗药物通常具有细胞毒性,常引起胃肠反应等,不利于机体营养摄入,加剧营养不良程度[13-14]。本研究采用PG-SGA评估胃癌化疗患者的营养状况,结果显示, 152例胃癌化疗患者中, 106例营养不良,发生率为69.74%, 这与毛玲红等[15]进行的关于肺癌患者化疗期间营养不良调查研究结果接近。可见,胃癌化疗患者营养不良发生率较高。
本研究采用Logistic回归分析筛选影响胃癌化疗患者营养不良的危险因素,结果显示,性别男(95%CI: 1.232~6.292, P=0.014)、化疗期间未肠外营养支持(95%CI: 1.528~7.781, P=0.003)、有低蛋白血症(95%CI: 1.193~76.786, P=0.033)、有早饱(95%CI: 1.259~82.652, P=0.030)是胃癌化疗患者营养不良的独立危险因素。本研究构建的预测胃癌化疗患者营养不良风险的列线图模型,基于上述胃癌化疗患者营养不良的4项独立危险因素。性别是胃癌化疗患者营养不良影响因素,这可能是因为男性胃癌高发,且部分男性有经常加班熬夜、酗酒、抽烟等不良生活习惯。肠外营养支持系指经静脉途径提供机体所需营养物质,是消化道肿瘤患者常用的营养支持方法。本研究认为,化疗期间未肠外营养支持是胃癌化疗患者营养不良影响因素,这与张瑜等[16]、屈清荣等[17]研究结果一致,提示要加强胃癌化疗患者的肠外营养支持,以改善机体营养状况。本研究中,有低蛋白血症是胃癌化疗患者营养不良的独立危险因素,与毕研霞等[18]研究结果类似。推测其原因可能是:白蛋白能有效清除活性氧,增强机体免疫力,白蛋白合成进程受到显著抑制,将引起机体低蛋白血症,导致细胞免疫损伤,增加营养不良风险。胃癌化疗期间要重视患者机体白蛋白检测,依据检测结果适时补充能量、蛋白质,以满足机体所需营养。早饱,也就是功能性消化不良,此种情况下胃排空速度较缓,食物摄入量远低于正常进食量[19]。根据本研究分析结果,早饱对胃癌化疗患者营养状况有直接影响,为胃癌化疗患者营养不良的独立危险因素之一。分析原因可能与食物摄入量远低于正常进食量有关,长期食物摄入量过少将无法满足机体营养所需,营养供给不足自然会引起营养不良。因此,护理人员可对胃癌化疗患者进行必要的饮食指导,可通过健康讲座、宣传手册等形式加深患者对健康饮食知识的了解。本研究采用校准曲线验证列线图模型的一致性,采用Hosmer-Lemeshow拟合优度检验评价列线图模型的拟合优度,结果显示χ2=5.834, P=0.442。本研究构建的列线图预测模型的预测结果与胃癌化疗患者营养不良实际发生率较吻合,准确度较高。ROC曲线下面积为0.757(95%CI: 0.680~0.833), 说明该列线图模型区分度较好,可有效预测胃癌化疗患者营养不良。
列线图模型可节省计算过程,且更易理解,能够直观看到胃癌化疗患者营养不良的独立危险因素及相应权重,以便引起临床医护人员的重视,根据各预测变量展开针对性干预,还能够强化胃癌化疗患者对营养不良的认知,进而改善其营养状态。根据本研究分析结果,临床上应对性别男、化疗期间未肠外营养支持、有低蛋白血症、有早饱等因素的胃癌化疗患者给予重视,进行科学营养支持,以减少胃癌化疗患者营养不良的发生。本研究尚存在以下不足: ①仅在一家医院收集病例,样本量较小,不同地区患者营养状况可能不同; ②纳入分析的影响因素有限; ③列线图模型构建后未进行外部验证。后续还需通过多中心、大样本的临床前瞻性横断面研究进行验证,并纳入更多影响因素进行分析以筛选出更高效的预测指标,进一步优化列线图模型并进行外部验证。
综上所述,男性、化疗期间未肠外营养支持、有低蛋白血症、有早饱是胃癌化疗患者营养不良的独立危险因素,基于此构建的预测列线图模型具有良好的区分度与一致性,可为临床评估胃癌化疗患者营养不良风险提供依据。
-
表 1 2组一般资料比较(x±s)[n(%)]
一般资料 非SF/NRF组(n=80) SF/NRF组(n=84) t/χ2 P 年龄/岁 57.50±5.95 57.00±5.85 0.543 0.588 性别 男 42(52.50) 44(52.38) 0 0.988 女 38(47.50) 40(47.62) 体质量指数/(kg/m2) 22.53±2.45 22.45±2.38 0.212 0.832 高血压 是 20(25.00) 23(27.38) 0.120 0.729 否 60(75.00) 61(72.62) 心肌肌钙蛋白Ⅰ/(ng/L) 15.32±1.68 19.45±2.40 12.709 < 0.001 总胆固醇/(mmol/L) 4.92±0.57 4.85±0.52 0.822 0.412 甘油三酯/(mmol/L) 1.40±0.28 1.39±0.27 0.233 0.816 纤维蛋白原/(g/L) 3.10±0.33 3.45±0.35 6.582 < 0.001 左心室射血分数/% 42.23±4.62 41.12±4.47 1.564 0.120 D-二聚体/(mg/L) 0.65±0.14 0.70±0.26 1.523 0.130 尿酸/(μmol/L) 382.12±64.30 401.36±66.38 1.884 0.061 同型半胱氨酸/(μmol/L) 14.54±1.63 13.95±2.41 1.827 0.069 低密度脂蛋白胆固醇/(mmol/L) 3.00±0.41 2.95±0.31 0.884 0.378 高密度脂蛋白胆固醇/(mmol/L) 1.00±0.21 1.12±0.23 3.484 0.001 收缩压/mmHg 135.08±15.36 125.41±13.45 4.295 < 0.001 舒张压/mmHg 82.41±9.27 75.36±8.41 5.105 < 0.001 中性粒细胞绝对值与淋巴细胞绝对值比值/% 6.65±1.41 4.82±0.58 10.962 < 0.001 SF/NRF: 慢血流或无复流。 表 2 2组患者手术相关指标比较(x±s)[n(%)]
指标 非SF/NRF组(n=80) SF/NRF组(n=84) 恶性心律失常 24(30.00) 18(21.43) 支架直径/mm 3.25±0.42 3.46±0.47* 支架长度/mm 28.56±3.41 32.43±3.85* 胸痛至导管室时间/h 8.24±0.95 9.39±1.64* 血栓抽吸 28(35.00) 42(50.00) SF/NRF: 慢血流或无复流。与非SF/NRF组比较, * P < 0.05。 表 3 2组糖代谢指标比较(x±s)
mmol/L 组别 n 空腹血糖 餐后2 h血糖 非SF/NRF组 80 5.92±0.39 9.01±0.63 SF/NRF组 84 6.53±0.52* 10.50±1.17* SF/NRF: 慢血流或无复流。与非SF/NRF组比较, * P < 0.05。 表 4 Logistic回归分析影响STEMI患者PCI术中SF/NRF的影响因素
影响因素 单因素分析 多因素分析 B SE OR 95%CI P B SE OR 95%CI P 心肌肌钙蛋白Ⅰ 0.934 0.321 2.544 1.356~4.772 0.004 0.273 0.255 1.314 0.797~2.166 0.284 高密度脂蛋白胆固醇 1.118 0.266 3.058 1.816~5.150 < 0.001 0.390 0.356 1.477 0.735~2.968 0.273 收缩压 0.993 0.414 2.698 1.198~6.074 0.017 0.992 0.582 2.696 0.862~8.436 0.088 舒张压 1.274 0.347 3.574 1.810~7.055 < 0.001 0.826 1.320 2.285 0.172~30.373 0.531 中性粒细胞绝对值与淋巴细胞绝对值比值 1.208 0.241 3.347 2.087~5.368 < 0.001 1.584 0.252 4.872 2.973~7.984 < 0.001 支架直径 1.424 0.574 4.152 1.348~12.790 0.013 1.603 1.962 4.967 0.106~232.371 0.414 支架长度 1.538 0.177 4.656 3.291~6.587 < 0.001 1.166 2.290 3.209 0.036~285.534 0.611 纤维蛋白原 1.581 0.685 4.858 1.269~18.601 0.021 0.674 0.476 1.963 0.772~4.990 0.156 胸痛至导管室时间 1.481 0.625 4.398 1.292~14.972 0.018 1.617 2.674 5.039 0.027~951.698 0.545 空腹血糖 1.715 0.825 5.559 1.103~28.006 0.038 1.798 0.511 6.035 2.217~16.430 < 0.001 餐后2 h血糖 1.790 0.536 5.989 2.095~17.124 0.001 1.762 0.632 5.824 1.688~20.100 0.005 -
[1] 蒋能美, 管鑫娟, 杨社珍. 生长停滞特异性蛋白6和C1q/肿瘤坏死因子相关蛋白4水平与2型糖尿病患者颈动脉粥样硬化的关联[J]. 实用临床医药杂志, 2023, 27(5): 123-127. doi: 10.7619/jcmp.20223211 [2] 陈涛, 张大勇, 袁明, 等. 急性ST段抬高心肌梗死患者血清miRNA-499a与心肌损伤标志物的相关性分析[J]. 心血管病学进展, 2020, 41(9): 994-998. https://www.cnki.com.cn/Article/CJFDTOTAL-XXGB202009026.htm [3] 林东升, 何仲春, 罗辉. 急性ST段抬高型心肌梗死伴高血栓负荷患者急诊及择期经皮冠状动脉介入治疗策略研究[J]. 实用心脑肺血管病杂志, 2021, 29(1): 10-14, 20. https://www.cnki.com.cn/Article/CJFDTOTAL-SYXL202101003.htm [4] 陆泽宇, 高山. STEMI患者PCI术后慢血流/无复流现象的研究进展[J]. 微量元素与健康研究, 2022, 39(5): 80-82. https://www.cnki.com.cn/Article/CJFDTOTAL-WYJK202205030.htm [5] 李婧, 李小凤, 刘玲娇, 等. 胰岛素抵抗代谢评分与中老年人糖调节受损及糖尿病的相关性研究[J]. 现代检验医学杂志, 2022, 37(6): 52-57. https://www.cnki.com.cn/Article/CJFDTOTAL-SXYN202206010.htm [6] 俞婷婷, 吴韩, 王昆. 非糖尿病STEMI患者直接PCI术后空腹血糖与微血管阻塞的相关性分析[J]. 临床心血管病杂志, 2022, 38(3): 197-201. https://www.cnki.com.cn/Article/CJFDTOTAL-LCXB202203007.htm [7] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 急性ST段抬高型心肌梗死诊断和治疗指南(2019)[J]. 中华心血管病杂志, 2019, 47(10): 766-783. https://www.cnki.com.cn/Article/CJFDTOTAL-ZJXB201709002.htm [8] 中华医学会糖尿病分会. 2007年版中国2型糖尿病防治指南[J]. 中华内分泌代谢杂志, 2008, 24(2): 增录1-附录26. https://www.cnki.com.cn/Article/CJFDTOTAL-HLSJ202309001.htm [9] 谢维, 邓君, 毕小容, 等. 脉压、脉压指数的测定在冠状动脉粥样硬化性心脏病并缺血性卒中患者冠状动脉病变、预后评估中的作用分析[J]. 中国分子心脏病学杂志, 2022, 22(4): 4793-4797. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGFB202204008.htm [10] 刘明涛. 尼可地尔在ST段抬高型心肌梗死患者介入治疗中对患者微血管功能障碍的影响[J]. 中国药物与临床, 2021, 21(22): 3712-3714. https://www.cnki.com.cn/Article/CJFDTOTAL-YWLC202122026.htm [11] 高曼, 白文楼, 成思瑶, 等. 院前负荷量替格瑞洛与氯吡格雷对转运PCI的急性STEMI患者术后慢血流/无复流及短期预后的影响[J]. 中国老年学杂志, 2021, 41(13): 2689-2692. https://www.cnki.com.cn/Article/CJFDTOTAL-ZLXZ202113001.htm [12] 吴美善, 李江华, 刘霞, 等. 心肌声学造影对冠状动脉狭窄临界病变功能性评价的有效性及可靠性分析[J]. 中西医结合心脑血管病杂志, 2021, 19(3): 461-463. https://www.cnki.com.cn/Article/CJFDTOTAL-ZYYY202103022.htm [13] 王玉霞, 刘英华, 卢海英, 等. 急性冠状动脉综合征患者PCI术前血清ICAM-1、ESM-1水平与术后冠状动脉慢血流/无复流的相关性[J]. 疑难病杂志, 2022, 21(2): 124-129. https://www.cnki.com.cn/Article/CJFDTOTAL-YNBZ202202004.htm [14] 姜礼杰, 梁伟涛, 岳洪华, 等. 欧洲呼吸病学会"慢性血栓栓塞性肺动脉高压专家共识" 解读[J]. 中华结核和呼吸杂志, 2021, 44(11): 1021-1024. https://xuewen.cnki.net/CCND-NCRB202404170010.html [15] 杨丽萍, 刘晓, 张晓辉. 造血干细胞移植相关血栓性微血管病的诊疗进展[J]. 中华血液学杂志, 2021, 42(8): 693-699. https://www.cnki.com.cn/Article/CJFDTOTAL-CZXX202003052.htm [16] 郑士航, 高曼, 张飞飞, 等. GRACE评分联合中性粒细胞与淋巴细胞比值对急性STEMI患者PCI后无复流现象的预测价值[J]. 临床心血管病杂志, 2021, 37(9): 810-815. https://www.cnki.com.cn/Article/CJFDTOTAL-LCXB202109007.htm [17] 王小兵, 熊富权, 林德智, 等. ST段抬高心肌梗死患者入院时中性粒细胞计数与经皮冠状动脉介入治疗后血管造影无复流的关系[J]. 徐州医科大学学报, 2020, 40(4): 268-273. https://www.cnki.com.cn/Article/CJFDTOTAL-XZYX202004009.htm [18] 安鑫. 应激性高血糖对非糖尿病急性心肌梗死患者PCI术后心肌灌注、预后的影响[J]. 山东第一医科大学: 山东省医学科学院学报, 2022, 43(1): 41-44. https://www.cnki.com.cn/Article/CJFDTOTAL-TSYX202201011.htm [19] 陈一蕊, 勾朝阳, 李新阳. 急性心肌梗死并糖尿病患者糖化血红蛋白和脑钠肽的检测价值分析[J]. 黑龙江中医药, 2021, 50(6): 250-251. https://www.cnki.com.cn/Article/CJFDTOTAL-HLZY202106185.htm [20] 杨洁, 丁文萃, 王海英, 等. 含动态血糖分析的2型糖尿病慢性并发症风险预测模型及效能评价[J]. 疑难病杂志, 2022, 21(8): 822-827. https://www.cnki.com.cn/Article/CJFDTOTAL-YNBZ202208009.htm [21] SIA C H, CHAN M H, ZHENG H L, et al. Optimal glucose, HbA1c, glucose-HbA1c ratio and stress-hyperglycaemia ratio cut-off values for predicting 1-year mortality in diabetic and non-diabetic acute myocardial infarction patients[J]. Cardiovasc Diabetol, 2021, 20(1): 211.
[22] 闫岩, 刘文博, 郭成龙, 等. T2DM合并AMI患者血糖水平与替格瑞洛、氯吡格雷对血小板功能影响的关系[J]. 心血管康复医学杂志, 2021, 30(6): 690-694. https://www.cnki.com.cn/Article/CJFDTOTAL-XXGK202106013.htm -
期刊类型引用(1)
1. 邱换换,葛高琪,郭瑾,刘建芳,路亚婉. 基于主观整体营养评估量表评分的营养干预对结直肠癌患者化疗期营养摄入和生活质量的影响. 国际医药卫生导报. 2025(01): 136-140 .  百度学术
百度学术
其他类型引用(0)




 下载:
下载:


 苏公网安备 32100302010246号
苏公网安备 32100302010246号