The value of neutrophil-to-lymphocyte ratio combined with mean platelet volume-to-platelet count ratio in predicting the prognosis of patients with septic shock
-
摘要:目的
探讨早期外周血中性粒细胞与淋巴细胞比值(NLR)、平均血小板体积与血小板计数比值(MPV/PLT)对感染性休克患者预后的评估价值。
方法回顾性分析112例住院治疗的感染性休克患者的临床资料,根据28 d预后情况分为存活组69例和死亡组43例。比较2组患者年龄、性别、入院时休克指数、氧合指数、C反应蛋白(CRP)、降钙素原(PCT)、白细胞(WBC)、血乳酸(Lac)、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分、序贯器官衰竭评估(SOFA)评分、D-二聚体等临床资料和入院24 h内NLR、MPV/PLT。绘制受试者工作特征(ROC)曲线,评估各项指标对感染性休克患者28 d死亡风险的预测价值;采用多因素Logistic回归分析法分析感染性休克患者预后的危险因素;采用Kaplan-Meier生存曲线分析不同NLR-MPV/PLT评分与总生存时间的相关性。
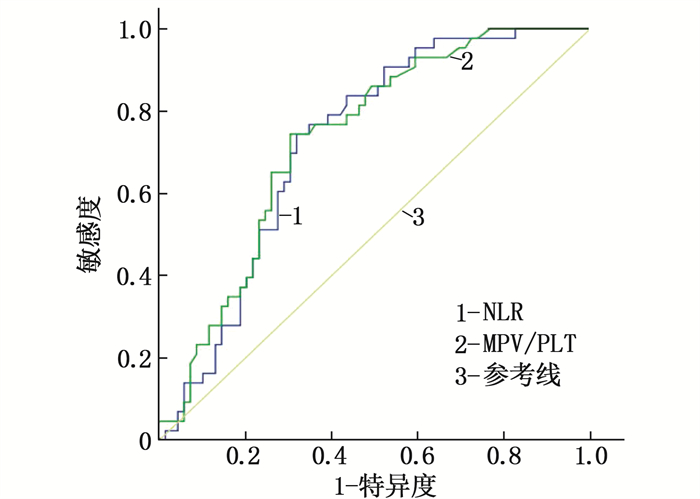
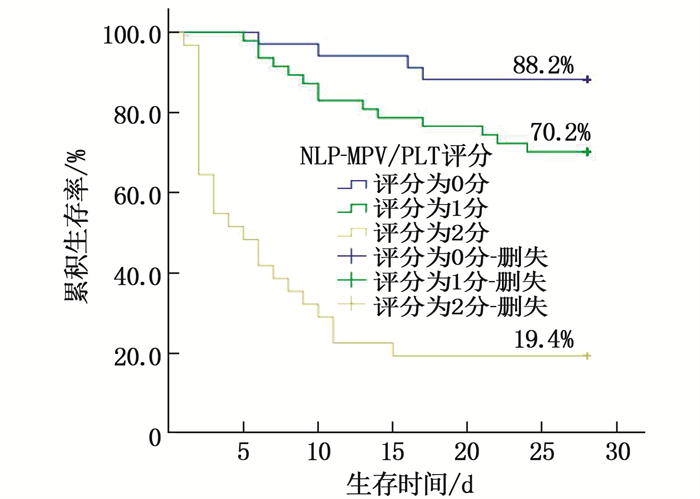
结果2组患者年龄、性别、休克指数、氧合指数、CRP比较,差异无统计学意义(P>0.05);死亡组NLR、MPV/PLT、WBC、PCT、Lac、D-二聚体、APACHEⅡ评分、SOFA评分高于存活组,差异有统计学意义(P < 0.05)。NLR预测患者死亡风险的曲线下面积(AUC)为0.724,当最佳截断值为12.49时,敏感度为74.4%,特异度为68.1%;MPV/PLT预测患者死亡风险的AUC为0.731,当最佳截断值为0.10时,敏感度为74.4%,特异度为69.6%。NLR、MPV/PLT、WBC、PCT、Lac、D-二聚体是感染性休克患者28 d死亡的独立影响因素(P < 0.05)。根据NLR-MPV/PLT评分将感染性休克患者分为0分组、1分组、2分组,其28 d累积生存率分别为88.2%、70.2%、19.4%,差异有统计学意义(P < 0.05)。
结论早期NLR、MPV/PLT对感染性休克患者的预后具有较高的预测价值,可作为有效而简便的评估指标用于急诊患者的早期诊断和后续治疗的临床指导。
-
关键词:
- 感染性休克 /
- 中性粒细胞与淋巴细胞比值 /
- 平均血小板体积与血小板计数比值 /
- 预后
Abstract:ObjectiveTo investigate the value of early peripheral blood neutrophil-to-lymphocyte Ratio (NLR) combined with mean platelet volume-to-platelet count ratio (MPV/PLT) in evaluating the prognosis in patients with septic shock.
MethodsA total of 112 patients with infectious stroke who were hospitalized were retrospectively selected. According to the prognosis of the patients within 28 days, they were divided into survival group(n=69) and death group (n=43). Age, gender, shock index, oxygenation index, C-reactive protein (CRP), procalcitonin (PCT), white blood cell (WBC), lactic acid (Lac), acute physiology and chronic health evaluation Ⅱ(APACHEⅡ) score, sequential organ failure assessment (SOFA) score, D-dimer, NLR and MPV/PLT within 24 hours after admission were recorded. The receiver operating characteristic curve (ROC) was used to evaluate the clinical predictive value of various indicators for the 28-day mortality risk of patients with septic shock. Multivariate Logistic regression was used to analyze the risk factors for the prognosis of patients with septic shock. Kaplan-Meier survival curve was used to analyze the correlations of different NLR-MPV/PLT scores with overall survival.
ResultsThere were no significant differences in age, gender, shock index, oxygenation index, and CRP between the two groups (P>0.05). Compared with the survival group, NLR, MPV/PLT, WBC, PCT, Lac, D-dimer, APACHEⅡ score and SOFA score in the death group were higher than those in the control group(P < 0.05). The area under the curve (AUC) of NLR in predicting death risk was 0.724, when the optimal cut-off value was 12.49, the sensitivity was 74.4% and the specificity was 68.1%. The AUC for MPV/PLT in predicting death risk was 0.731, with a sensitivity of 74.4% and specificity of 69.6% when the optimal cut-off value was 0.10. NLR, MPV/PLT, WBC, PCT, Lac and D-dimer were independent influencing factors of death in septic shock patients at 28 d (P < 0.05). Patients with septic shock were divided into 0 score group, one score group, two scores group according to NLR-MPV/PLT score, the 28-day cumulative survival rates were 88.2%, 70.2% and 19.4%, respectively(P < 0.05).
ConclusionEarly NLR and MPV/PLT have high predictive value for the prognosis of septic shock patients, which can be used as effective and simple evaluation index for early diagnosis of emergency patients and clinical guidance for follow-up treatment.
-
近年来,人工智能(AI)在疾病辅助诊疗、个人健康管理、医院智能管理等领域发挥了独特的作用,日益成为医护人员及患者的好帮手[1-2]。本研究对老年患者THR术后开展了思维导图联合AI音箱的延续性护理, 效果评价较好,现报告如下。
1. 资料与方法
1.1 一般资料
本研究经本院医学伦理委员会审核并批准。选择2018年5月—2019年5月在本院接受THR术并出院的102例患者作为研究对象,随机分为对照组(52例)和研究组(50例)。纳入标准: ①对本研究知情且自愿配合者; ②年龄≥60岁者; ③首次接受THR术治疗者; ④ THR术后2周内,且符合出院标准者。排除标准: ①有自身免疫系统疾病、恶性肿瘤等患者; ②有精神病、昏迷、意识障碍等患者; ③有听力、语言障碍者; ④资料不全,中途退出者。2组在年龄、性别等一般资料比较,差异无统计学意义(P>0.05)。见表 1。
表 1 2组患者一般资料比较(x±s)组别 n 年龄/岁 性别 文化程度 致病类型 男 女 小学及以下 初中至高中 大专及以上 先天性髋关节发育不良 股骨头坏死 股骨颈骨折 研究组 50 67.3±5.2 19 31 19 15 16 14 21 15 对照组 52 66.4±4.6 23 29 23 16 13 12 24 16 1.2 方法
所有患者THR术后住院期间均由责任护士进行常规护理,待责任医生确认符合出院标准后方可办理出院。对照组患者出院前1 d, 由责任护士发放康复护理指导手册和健康宣教,患者出院后采用常规电话随访延续护理指导,并在其出院后1、3个月后告知复查。
研究组在对照组基础上接受思维导图联合AI音箱模式的延续性护理,主要流程如下(见图 1): ①组建联合式延续性护理团队。团队由骨科医生、护士长、责任护士、康复师、心理咨询师、IT技术工程师等人组成,所有成员均经过专业培训且考核合格。②制作思维导图。结合THR术后并发症预防及国内外最新临床报道,全体成员制作了THR出院后对应时间轴所需的康复护理及功能训练的思维导图。导图包含了患者出院后1~2周、3~4周、5~8周、3个月等各个阶段的康复训练内容。所有内容均遵循“安全合理、循序渐进”的基本原则。此外,思维导图还包含了伤口护理、饮食营养方案、用药管理、家庭环境支持等,并在各环节添加了示意图、文字说明及普通话或方言等方式说明。③宣教及使用。将思维导图及相关资料上传至患者或家属的微信、QQ、AI音箱APP端及病友微信群等通讯工具。出院前协助患者或家属下载手机AI音箱APP, 讲解思维导图联合AI音箱延续性护理的使用方法与问题处理。教授无法使用手机的患者或家属如何利用语音控制AI音箱。④质量控制。医护人员根据思维导图进行阶段性的提醒及相关资料的推送,并在每天8: 00—17: 00在线对患者延续性护理康复过程主诉的问题进行答疑、反馈,必要时进行家访或专家在线会诊,并及时告知患者出院后1、3个月复查。
1.3 观察指标
① 以Harris功能评分评价髋关节功能恢复情况[3], Harris评分包括疼痛、功能(步态、功能活动)、关节活动度和畸形4部分,总分100分,分值越高表示髋关节功能恢复越好。②以疼痛视觉模拟评分法(VAS)评分评估疼痛程度[4], VAS评分总分为10分, 其中0分为无痛, 1~3分为轻度, 4~6分为中度, 7~10分为重度,分值越大表示疼痛越重。③利用焦虑自评量表(SAS)、抑郁自评量表(SDS)[5]分别对2组患者入院时及出院后3个月的负面心理进行评价。量表累积各条目得分计为SAS/SDS总分并折算为标准分,其中SAS评分, 50分则有焦虑倾向, SDS评分, 53分则有抑郁倾向。④对出院后3个月内发生感染、压疮、假体松动或脱位、深静脉血栓、髋臼增生等并发症发生率进行随访统计。⑤出院3个月后就延续性护理服务满意率进行非常满意、基本满意、不满意3个等级评价。满意率(%)=(基本满意+非常满意)人数/被调查人数×100%。
1.4 统计学分析
采用SPSS 20.0统计学软件进行数据分析,计量资料采用(x±s)表示,行t检验; 计数资料采用%表示,行χ2检验; P < 0.05为差异有统计学意义。
2. 结果
2.1 2组出院时、出院后1、3个月Harris评分比较
出院时, 2组Harris评分比较, 差异无统计学意义(P>0.05)。出院后1、3个月, 2组Harris评分均高于出院时,且研究组Harris评分高于对照组,差异有统计学意义(P < 0.05)。见表 2。
表 2 2组出院时、出院后1、3个月Harris评分比较(x±s)分 组别 n 出院时 出院后1个月 出院后3个月 研究组 50 56.15±17.36 78.23±10.25*# 87.62±4.93*# 对照组 52 55.39±13.29 73.48±9.57* 81.52±5.21* 与出院时比较, * P < 0.05; 与对照组比较, #P < 0.05。 2.2 2组出院时、出院后1、3个月VAS评分比较
出院时, 2组VAS评分比较,差异无统计学意义(P>0.05); 出院后1、3个月, 2组VAS评分均低于出院时,且研究组VAS评分低于对照组,差异有统计学意义(P < 0.05)。见表 3。
表 3 2组出院时、出院后1、3个月VAS评分比较(x±s)分 组别 n 出院时 出院后1个月 出院后3个月 研究组 50 6.63±1.21 4.67±0.69*# 3.41±0.22*# 对照组 52 6.54±1.37 5.06±0.75* 3.68±0.35* VAS: 视觉模拟评分。与出院时比较, * P < 0.05; 与对照组比较, #P < 0.05。 2.3 2组并发症发生率比较
随访结果显示,出院后3个月内,研究组并发症总发生率低于对照组,差异有统计学意义(P < 0.05)。见表 4。
表 4 2组并发症发生率比较[n(%)]组别 n 感染 压疮 假体松动或脱位 髋臼增生 合计 研究组 50 1(2.0) 0 1(2.0) 0 2(4.0)* 对照组 52 2(3.8) 2(3.8) 2(3.8) 3(5.8) 9(17.3) 与对照组比较, * P < 0.05。 2.4 2组入院时、出院后3个月SAS评分、SDS评分比较
入院时, 2组SAS评分、SDS评分比较,差异无统计学意义(P>0.05); 出院后3个月, 2组SAS评分、SDS评分低于入院时,且研究组SAS评分、SDS评分低于对照组,差异有统计学意义(P < 0.05)。见表 5。
表 5 2组入院时、出院后3个月SAS评分、SDS评分比较(x±s)分 组别 n SAS评分 SDS评分 入院时 出院后3个月 入院时 出院后3个月 研究组 50 52.27±4.67 42.42±3.51*# 57.47±5.74 43.38±4.27*# 对照组 52 53.01±4.85 46.74±4.28* 56.37±6.23 46.45±5.74* SAS: 焦虑自评量表; SDS: 抑郁自评量表。与入院时比较, * P < 0.05; 与对照组比较, #P < 0.05。 2.5 2组延续性护理满意率比较
随访结果表明,研究组延续性护理满意率高于对照组,差异有统计学意义(P < 0.05)。见表 6。
表 6 2组延续性护理满意率比较[n(%)]组别 n 基本满意 非常满意 不满意 总满意 研究组 50 21(42.0) 29(58.0) 0 50(100.0)* 对照组 52 27(51.9) 19(36.5) 6(11.5) 46(88.5) 与对照组比较, * P < 0.05。 3. 讨论
延续性护理作为医院护理的延续部分,是患者回归家庭或社区后促进康复的重要部分[6], 被广泛用于骨科[7]、脑部疾病[8]等术后患者的康复管理中。THR作为一种损伤性较大的假体置换术, 患者多为老年人,术后并发症较多,通常患者在术后1~2周即可出院,但THR患者的术后康复护理却不应少于半年。因此,对于THR患者实施延续性护理有重要意义。思维导图又称“心智图”,是利用图文形式将琐碎繁杂的信息归纳为直观的图形,以帮助学习者记忆、理解与解决实际问题[9]。近年来,思维导图在临床护理教学、腰椎间盘突出术后康复等应用中均有研究[10-11]报道。然而, 单一的思维导图只能将康复指导的内容条理化、归纳化,很大程度上限制了文化水平不高的患者或家属。因此,思维导图联合其他现代技术进行术后的康复护理十分必要。AI音箱具有强大的人机对话功能,可根据语音指令实现智能家居控制、语音购物、手机充值、叫外卖、音频点播等功能[12], 给老年人尤其是给行动不便者的生活带来了极大便利。因此,思维导图联合AI音箱模式应用于老年THR患者的延续性护理有着极强的实用性、可行性。
本院率先开展了思维导图联合AI音箱的延续性护理,并将该模式应用于老年THR患者的康复管理中。本研究结果表明,出院后3个月内,采用电话随访和思维导图联合AI音箱的延续性护理对于提高THR患者Harris评分,降低VAS评分、SAS评分及SDS评分均有较好效果。此外,采用思维导图联合AI音箱式的延续性护理也有助于降低患者3个月内的并发症发生率,提高护理满意率。这可能是因为相对于常规的电话随访,思维导图联合AI音箱模式更生动、高效,该模式充分综合THR患者术后延续护理的各个因素[13], 将其制成了延续性护理思维导图,并利用AI音箱对延续性护理的各环节进行强化。患者一方面可根据思维导图的音频、视频等进行康复训练,另一方面可通过AI音箱获取最新康复训练计划。此外,患者在无人陪护时还可以通过AI音箱进行人机对话、听音乐、听书等方式舒缓负面情绪,从而改善患者的负面心理和提高康复效果。
综上所述,思维导图联合人工智能AI音箱可有助于提高老年THR术后患者的延续性护理康复效果和护理满意率,也有助于降低患者的负面心理。
-
表 1 存活组与死亡组患者临床资料比较(x±s)[n(%)][M(P25, P75)]
指标 存活组(n=69) 死亡组(n=43) χ2/t/z P 年龄/岁 69.13±13.83 71.56±13.76 -0.905 0.376 性别 男 36(52.17) 26(60.47) 0.737 0.391 女 33(47.83) 17(39.53) 既往病史 高血压病 48(69.57) 25(58.14) 1.524 0.217 糖尿病 21(30.43) 15(34.88) 0.240 0.624 冠心病 19(27.54) 10(23.26) 0.253 0.615 休克指数 1.34±0.18 1.38±0.21 -1.122 0.409 氧合指数 266.09±42.31 251.58±52.63 1.605 0.111 CRP/(mg/L) 95.43±17.19 100.50±16.63 -1.563 0.121 WBC/(×109/L) 12.09±5.97 15.29±7.03 -2.572 0.011 PCT/(ng/mL) 44.37±20.64 52.99±18.58 -2.233 0.028 Lac/(mmol/L) 5.24±2.55 6.81±2.77 -3.055 0.003 D-二聚体/(ng/mL) 1 460.00(777.00, 2 598.00) 3 491.00(1 646.00, 6 249.00) -3.309 0.001 NLR 10.95±6.06 15.04±4.53 -3.816 0.001 MPV/PLT 0.09±0.05 0.13±0.06 -3.578 0.001 APACHEⅡ评分/分 21.90±4.61 24.26±3.19 -2.942 0.004 SOFA评分/分 9.52±2.01 10.63±2.63 -2.512 0.013 CRP: C反应蛋白; WBC: 白细胞; PCT: 降钙素原; Lac: 乳酸; NLR: 中性粒细胞与淋巴细胞比值;
MPV/PLT: 平均血小板体积与血小板计数比值; APACHEⅡ: 急性生理学与慢性健康状况评分系统Ⅱ;
SOFA: 序贯器官衰竭评估。表 2 各项指标对感染性休克患者28 d死亡风险的预测价值
指标 AUC 敏感度/% 特异度/% 截断值 P 95%CI 年龄/岁 0.552 79.1 33.3 65.50 0.360 0.442~0.661 休克指数 0.546 14.0 97.1 1.65 0.411 0.435~0.658 氧合指数 0.407 11.6 94.2 320.50 0.099 0.295~0.519 CRP/(mg/L) 0.570 72.1 43.5 92.23 0.214 0.462~0.678 WBC/(×109/L) 0.626 65.1 60.9 13.05 0.026 0.519~0.732 PCT/(ng/mL) 0.631 93.0 33.3 29.00 0.020 0.528~0.734 Lac/(mmol/L) 0.685 65.1 71.0 6.15 0.001 0.583~0.786 D-二聚体/(ng/mL) 0.706 58.1 81.2 3 108.50 0.001 0.601~0.811 NLR 0.724 74.4 68.1 12.49 0.001 0.631~0.817 MPV/PLT 0.731 74.4 69.6 0.10 0.001 0.638~0.823 APACHEⅡ评分/分 0.665 60.5 66.7 23.50 0.003 0.564~0.765 SOFA评分/分 0.616 67.4 56.5 9.50 0.040 0.507~0.725 表 3 感染性休克患者28 d死亡风险的多因素Logistic回归分析
因素 回归系数 标准误 Wald P OR 95%CI WBC 3.079 1.026 9.001 0.003 21.739 2.908~162.501 SOFA评分 0.686 0.640 1.150 0.284 1.986 0.567~6.957 APACHEⅡ评分 0.243 0.628 0.149 0.699 1.275 0.373~4.360 PCT 1.772 0.882 4.039 0.044 5.885 1.045~33.149 Lac 1.812 0.639 8.048 0.005 6.122 1.751~21.406 D-二聚体 1.366 0.654 4.360 0.037 3.921 1.087~14.137 NLR 1.781 0.627 8.083 0.004 5.938 1.739~20.274 MPV/PLT 1.989 0.644 9.531 0.002 7.308 2.067~25.833 -
[1] EVANS L, RHODES A, ALHAZZANI W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021[J]. Intensive Care Med, 2021, 47(11): 1181-1247. doi: 10.1007/s00134-021-06506-y
[2] CHIU C, LEGRAND M. Epidemiology of sepsis and septic shock[J]. Curr Opin Anaesthesiol, 2021, 34(2): 71-76. doi: 10.1097/ACO.0000000000000958
[3] HWANG S Y, SHIN T G, JO I J, et al. Neutrophil-to-lymphocyte ratio as a prognostic marker in critically-ill septic patients[J]. Am J Emerg Med, 2017, 35(2): 234-239. doi: 10.1016/j.ajem.2016.10.055
[4] 赵雪, 周坤鹏, 李鹏飞, 等. 早期平均血小板体积变化对脓毒症休克患者预后的预测价值[J]. 中华老年多器官疾病杂志, 2021, 20(5): 326-331. https://www.cnki.com.cn/Article/CJFDTOTAL-ZLQG202105002.htm [5] 程宁宁, 樊尚荣. "2016年脓毒症和感染性休克处理国际指南"解读[J]. 中华产科急救电子杂志, 2017, 6(3): 180-187. https://www.cnki.com.cn/Article/CJFDTOTAL-ZHCJ201703012.htm [6] CECCONI M, EVANS L, LEVY M, et al. Sepsis and septic shock[J]. The Lancet, 2018, 392(10141): 75-87. doi: 10.1016/S0140-6736(18)30696-2
[7] 商娜. 脓毒症流行病学研究[J]. 中国急救医学, 2013, 33(1): 8-12. https://cdmd.cnki.com.cn/Article/CDMD-90031-1016277067.htm [8] SARl R, KARAKURT Z, AY M, et al. Neutrophil to lymphocyte ratio as a predictor of treatment response and mortality in septic shock patients in the intensive care unit[J]. Turk J Med Sci, 2019, 49(5): 1336-1349. doi: 10.3906/sag-1901-105
[9] LIBERSKI P S, SZEWCZYK M, KRZYCH Ł J. Haemogram-derived indices for screening and prognostication in critically ill septic shock patients: a case-control study[J]. Diagnostics (Basel), 2020, 10(9): 638. doi: 10.3390/diagnostics10090638
[10] LUBIS B, HASBY A Y, PUTRA A O, et al. Hubungan Neutrophil-Lymphocyte Ratio (NLR) terhadap mortalitas pasien sepsis di unit perawatan intensif RSUP Haji Adam Malik Pada Tahun 2018[J]. Maj Anest Cri Care, 2021, 39(1): 12-18.
[11] KIM C H, KIM S J, LEE M J, et al. An increase in mean platelet volume from baseline is associated with mortality in patients with severe sepsis or septic shock[J]. PLoS One, 2015, 10(3): e0119437. doi: 10.1371/journal.pone.0119437
[12] AL HARBI G, CHAARI A. Platelets parameters in septic shock: clinical usefulness and prognostic value[J]. Blood Coagul Fibrinolysis, 2020, 31(7): 421-425. doi: 10.1097/MBC.0000000000000937
[13] 林怀德, 周稳兰, 朱蔚岗. 糖皮质激素治疗对感染性休克患者免疫炎症状态及预后的影响[J]. 临床与病理杂志, 2021, 41(11): 2543-2549. https://www.cnki.com.cn/Article/CJFDTOTAL-WYSB202111008.htm [14] STIEL L, MEZIANI F, HELMS J. Neutrophil activation during septic shock[J]. Shock, 2018, 49(4): 371-384. doi: 10.1097/SHK.0000000000000980
[15] TANG D L, WANG H C, BILLIAR T R, et al. Emerging mechanisms of immunocoagulation in sepsis and septic shock[J]. Trends Immunol, 2021, 42(6): 508-522. doi: 10.1016/j.it.2021.04.001
[16] GORECKI G, COCHIOR D, MOLDOVAN C, et al. Molecular mechanisms in septic shock (Review)[J]. Exp Ther Med, 2021, 22(4): 1161. doi: 10.3892/etm.2021.10595
[17] 庄雪明, 王诗波, 虞大为, 等. 脓毒性休克患者抗菌肽LL-37与降钙素原联合检测价值[J]. 实用临床医药杂志, 2021, 25(5): 96-100. doi: 10.7619/jcmp.20201396 [18] CARVELLI J, PIPEROGLOU C, BOURENNE J, et al. Imbalance of circulating innate lymphoid cell subpopulations in patients with septic shock[J]. Front Immunol, 2019, 10: 2179. doi: 10.3389/fimmu.2019.02179
[19] 许晓兰, 王海霞, 吴晓燕, 等. 早期感染性休克相关性血小板减少症的危险因素及对预后的影响[J]. 中华危重病急救医学, 2021, 33(8): 938-943. [20] VARDON-BOUNES F, GARCIA C, PITON A, et al. Evolution of platelet activation parameters during septic shock in intensive care unit[J]. Platelets, 2022, 33(6): 918-925.
-
期刊类型引用(11)
1. 刘阳子,李莉. 以思维导图为基础的康复训练在膝关节置换术患者中的应用. 国际护理学杂志. 2024(08): 1409-1413 .  百度学术
百度学术
2. 黄改丽,丁晓芳. 渐进性抗阻运动对股骨粗隆间骨折术后患者骨愈合及关节功能恢复的影响. 婚育与健康. 2024(18): 49-51 .  百度学术
百度学术
3. 牛文杰,田思男,张艳涛,梅延辉,苏庆国,张莉莉. 思维导图在泌尿外科实习中的应用探索. 中国继续医学教育. 2024(19): 118-121 .  百度学术
百度学术
4. 李康,熊国辉,陈增庆. SuperPATH入路结合ERAS用于全髋关节置换术的疗效观察. 中国医学创新. 2024(29): 105-110 .  百度学术
百度学术
5. 尹馨,焦娟,常志红,夏迎龙,刘杰,关坤萍. 外周血白细胞分类模型的建立与应用. 实用临床医药杂志. 2023(03): 86-90 .  本站查看
本站查看
6. 熊小芳. 延续性护理对人工全髋关节置换术患者康复效果的影响. 透析与人工器官. 2023(01): 88-90 .  百度学术
百度学术
7. 任苗苗,姚芳,王欢. 基于思维导图的聚焦解决模式在距腓前韧带损伤关节镜治疗患者中的应用. 海南医学. 2023(09): 1335-1339 .  百度学术
百度学术
8. 路惠,丁荧,石隆燕,刘卫琳,徐志鹏. 目标为导向的渐进性训练对髋关节置换术后患者康复疗效观察. 赣南医学院学报. 2023(04): 371-375 .  百度学术
百度学术
9. 唐丽华,程军艳. 思维导图引导双元护理干预策略对烟雾病术后患者的影响. 临床研究. 2022(05): 171-174 .  百度学术
百度学术
10. 苏群益,王雨佳,宋晓霞. 院外延续性护理对老年髋关节置换患者的影响. 心理月刊. 2022(11): 171-173+194 .  百度学术
百度学术
11. 殷娟,李树强. PBL、思维导图与空间课堂联合教学法在普外科护理教学中的应用效果. 卫生职业教育. 2022(24): 82-84 .  百度学术
百度学术
其他类型引用(0)




 下载:
下载:

 苏公网安备 32100302010246号
苏公网安备 32100302010246号