Values of CHA2DS2-VASc score and Global Registry of Acute Coronary Events risk score in predicting poor prognosis of patients with atrial fibrillation after percutaneous coronary intervention
-
摘要:目的
探讨CHA2DS2-VASc评分与全球急性冠状动脉事件注册(GRACE)风险评分对心房颤动(简称房颤)患者经皮冠状动脉介入治疗(PCI)术后不良预后的预测价值。
方法选取确诊房颤并接受PCI术治疗的180例患者作为研究对象,入院后评估CHA2DS2-VASc评分和GRACE风险评分。术后随访12个月,主要结局指标为主要不良心脏事件(MACE), 次要结局指标为全因死亡率。依照是否发生MACE和是否死亡分别将患者分组,并比较各亚组患者临床资料的差异。通过Cox比例风险模型评估CHA2DS2-VASc评分和GRACE风险评分对结局指标的预测价值。绘制受试者工作特征(ROC)曲线并计算曲线下面积(AUC)等,评估CHA2DS2-VASc评分和GRACE风险评分对结局指标的预测效能。
结果21例(11.7%)患者发生MACE(MACE组),159例患者未发生MACE(非MACE组); MACE组患者年龄、充血性心力衰竭发生率、CHA2DS2-VASc评分和GRACE风险评分均高于非MACE组患者,差异有统计学意义(P < 0.05)。10例(5.6%)患者死亡(死亡组), 170例患者存活(存活组); 死亡组患者年龄、CHA2DS2-VASc评分和GRACE风险评分均高于存活组患者,差异有统计学意义(P < 0.05)。Cox比例风险模型分析显示, CHA2DS2-VASc评分、GRACE风险评分升高均与MACE发生风险增加相关(HR=2.056、1.076, 95%CI: 1.558~2.713、1.048~1.104, P < 0.001), 且CHA2DS2-VASc评分、GRACE风险评分升高均与全因死亡率增高相关(HR=2.949、1.114, 95%CI: 1.983~4.387、1.067~1.163, P < 0.001)。ROC曲线显示, CHA2DS2-VASc评分联合GRACE风险评分预测MACE、全因死亡率的AUC分别为0.856、0.943, 敏感度分别为85.7%、80.0%, 特异度分别为73.0%、90.6%。
结论CHA2DS2-VASc评分、GRACE风险评分升高均与房颤患者PCI术后MACE发生风险增加和全因死亡率增高相关,两者联合应用对房颤患者PCI术后MACE、全因死亡率均具有较高的预测价值。
-
关键词:
- CHA2DS2-VASc评分 /
- 全球急性冠状动脉事件注册风险评分 /
- 心房颤动 /
- 经皮冠状动脉介入治疗 /
- 冠心病 /
- 预后
Abstract:ObjectiveTo investigate the values of CHA2DS2-VASc score and the Global Registry of Acute Coronary Events (GRACE) risk score in predicting the poor prognosis of patients with atrial fibrillation after percutaneous coronary intervention (PCI).
MethodsA total of 180 patients diagnosed as atrial fibrillation and treated with PCI were selected as research objects, and CHA2DS2-VASc score and GRACE risk score were evaluated after hospital admission. Patients were followed up for 12 months, with the major adverse cardiac events (MACE) as the primary outcome index and all-cause mortality as the secondary outcome index. The patients were divided into different subgroups according to the occurrence of MACE and death, and the general materials were compared between subgroups. Cox proportional hazard model was used to evaluate the values of CHA2DS2-VASc score and GRACE risk score in predicting outcome indexes. The receiver operating characteristic (ROC) curve was drawn and the area under the curve (AUC) was calculated, and the predictive efficiencies of CHA2DS2-VASc score and GRACE risk score for outcome indexes were evaluated.
ResultsA total of 21 patients (11.7%) with MACE were enrolled in the MACE group, and 159 patients without MACE were enrolled in the non-MACE group; the age, incidence of congestive heart failure, CHA2DS2-VASc score and GRACE risk score in the MACE group were significantly higher than those in the non-MACE group (P < 0.05). A total of 10 dead patients (5.6%) were enrolled in the death group, and the 170 survival patients were enrolled in the survival group; the age, CHA2DS2-VASc score and GRACE risk score in the death group were significantly higher than those in the survival group (P < 0.05). Cox proportional hazard model showed that the increases of CHA2DS2-VASc score and GRACE risk score were related to the increase of risk of MACE (HR=2.056, 1.076; 95%CI, 1.558 to 2.713, 1.048 to 1.104; P < 0.001), and the increases of CHA2DS2-VASc score and GRACE risk score were also significantly associated with the increase of all-cause mortality (HR=2.949, 1.114; 95%CI, 1.983 to 4.387, 1.067 to 1.163; P < 0.001). ROC curve showed that the AUC values of CHA2DS2-VASc score combined with GRACE risk score in predicting MACE and all-cause mortality were 0.856 and 0.943 respectively, the sensitivity values were 85.7% and 80.0% respectively, and specificity values were 73.0% and 90.6% respectively.
ConclusionIncrease of CHA2DS2-VASc score and GRACE risk score is associated with increase of risks of MACE and all-cause mortality in patients with atrial fibrillation after PCI, and the combination of the two scoring methods has high predictive values for MACE and all-cause mortality in patients with atrial fibrillation after PCI.
-
心房颤动(简称房颤)是临床最常见的心律失常, 20%~40%的房颤患者同时患有冠状动脉疾病[1]。经皮冠状动脉介入治疗(PCI)是治疗冠状动脉疾病的常用手段,但房颤患者PCI术后管理策略目前仍存在争议,临床指南[2]建议对PCI术后的房颤患者进行个体化风险评估,从而合理制订治疗措施。CHA2DS2-VASc评分是指导房颤患者抗血栓治疗的有效工具[3], 且较高的CHA2DS2-VASc评分与死亡风险和不良结局的增加存在密切联系[4]。全球急性冠状动脉事件注册(GRACE)风险评分可用于急性冠脉综合征患者的风险分层,并已被纳入临床指南[5]。随着老年人口的不断增长,需行PCI的房颤患者数量不断增加,据统计5%~10%的冠状动脉造影患者会出现房颤[6]。然而,对于接受PCI的房颤患者,临床目前尚无专门的危险评分系统。本研究探讨CHA2DS2-VASc评分和GRACE风险评分对房颤患者PCI术后不良预后的预测价值,现报告如下。
1. 对象与方法
1.1 研究对象
选取2020年7月—2021年7月本院收治的确诊房颤并接受PCI术治疗的180例患者作为研究对象。纳入标准: ①年龄>18岁者; ②入院前或住院期间诊断为持续性、永久性或阵发性房颤,此次入院接受急诊或择期PCI术治疗者; ③术后接受阿司匹林+氯吡格雷+华法林三联治疗者。排除标准: PCI手术失败或不愿参与本研究者。本研究经本院伦理委员会审核批准,患者均签署知情同意书。
1.2 资料收集
记录患者性别、年龄、体质量指数等一般资料和糖尿病、高血压病等疾病患病情况。待患者入院后,评估其CHA2DS2-VASc评分和GRACE风险评分。CHA2DS2-VASc评分包括年龄、性别、高血压、糖尿病、充血性心力衰竭等8个方面, 0~1分评为低风险, 2~3分评为中风险, ≥4分评为高风险[7]。
GRACE风险评分包括年龄、心率、收缩压、肌酐水平等5个方面, ≤108分评为低风险, 109~140分评为中风险, >140分评为高风险[2]。
1.3 观察指标
对患者开展为期12个月的随访,出院后每隔1个月进行电话随访,询问患者生存情况及各类不良反应发生情况。主要结局指标为主要不良心脏事件(MACE),包括再次血运重建、心肌梗死和缺血性脑卒中,次要结局指标为全因死亡率。依照是否发生MACE和是否死亡分别对患者进行分组,比较不同亚组间各指标是否存在差异,并评估CHA2DS2-VASc评分和GRACE风险评分对房颤患者PCI术后不良预后的预测价值。
1.4 统计学分析
采用SPSS 23.0统计学软件分析数据。符合正态分布和方差齐性的计量资料以(x±s)表示,组间比较行t检验,不符合正态分布或方差不齐的计量资料以[M(P25, P75)]表示,组间比较行非参数检验。计数资料以[n(%)]表示,比较采用卡方检验或Fisher确切概率法。P < 0.05为差异有统计学意义。通过Cox比例风险模型评估CHA2DS2-VASc评分和GRACE风险评分对结局指标的预测价值,并以风险比(HR)和95%可信区间(95%CI)表示。绘制CHA2DS2-VASc评分和GRACE风险评分预测结局指标的受试者工作特征(ROC)曲线,并计算曲线下面积(AUC)。依据ROC曲线计算CHA2DS2-VASc评分和GRACE风险评分的最大约登指数所对应的敏感度与特异度。
2. 结果
2.1 MACE组与非MACE组患者临床资料比较
180例患者中, 21例患者发生MACE(发生率为11.7%), 其中死亡10例、心肌梗死5例、实施血运重建5例、缺血性脑卒中1例。依照是否发生MACE将患者分为MACE组21例与非MACE组159例,比较2组患者临床资料。MACE组患者年龄、充血性心力衰竭发生率、CHA2DS2-VASc评分和GRACE风险评分均高于非MACE组患者,差异有统计学意义(P < 0.05); 2组患者性别、体质量指数、吸烟情况、高血压病、糖尿病、脑卒中、肾功能不全、高脂血症情况及冠心病类型、PCI史、冠状动脉搭桥术(CABG)史、心肌梗死史比较,差异无统计学意义(P>0.05)。见表 1。
表 1 MACE组与非MACE组患者临床资料比较(x±s)[n(%)]指标 分类 MACE组(n=21) 非MACE组(n=159) t/χ2/Z P 年龄/岁 69.1±8.4 63.4±8.0 3.051 0.003 性别 男 14(66.7) 119(74.8) 0.643 0.423 女 7(33.3) 40(25.2) 体质量指数/(kg/m2) 23.4±2.1 23.0±2.4 0.728 0.470 吸烟 是 8(38.1) 68(42.8) — 0.753 否 11(52.4) 82(51.6) 已戒烟 2(9.5) 9(5.6) 现病史 充血性心力衰竭 5(23.8) 12(7.5) — 0.032 高血压病 15(71.4) 123(77.4) — 0.585 糖尿病 9(42.9) 64(40.3) 0.052 0.819 脑卒中 4(19.0) 36(22.6) 0.306 0.580 肾功能不全 3(14.3) 24(15.1) — 1.000 高脂血症 16(76.2) 115(72.3) 0.140 0.709 入院时冠心病类型 稳定型心绞痛 4(19.0) 36(22.6) — 0.976 不稳定型心绞痛 12(57.1) 88(55.3) ST段抬高心肌梗死 3(14.3) 19(11.9) 非ST段抬高心肌梗死 2(9.5) 16(10.1) 既往史 PCI史 6(28.6) 29(18.2) — 0.253 CABG史 4(19.0) 32(20.1) — 1.000 心肌梗死史 7(33.3) 50(31.4) 0.031 0.861 CHA2DS2-VASc评分评估结果 CHA2DS2-VASc评分/分 4.0(2.0, 6.5) 3.0(2.0, 4.0) -2.948 0.003 低风险(0~1分) 1(4.8) 22(13.8) — 0.022 中风险(2~3分) 8(38.1) 95(59.7) 高风险(≥4分) 12(57.1) 42(26.4) GRACE风险评分评估结果 GRACE风险评分/分 144.0(137.5, 176.0) 119.0(109.0, 133.0) -4.636 < 0.001 低风险(≤108分) 1(4.8) 39(24.5) — < 0.001 中风险(109~140分) 7(33.3) 91(57.2) 高风险(>140分) 13(61.9) 29(18.2) PCI: 经皮冠状动脉介入治疗; CABG: 冠状动脉搭桥术; GRACE: 全球急性冠状动脉事件注册。 2.2 死亡组与存活组患者临床资料比较
180例患者中,死亡10例(5.6%), 依照是否死亡将患者分为死亡组10例与存活组170例,比较2组患者临床资料。死亡组患者年龄、CHA2DS2-VASc评分和GRACE风险评分高于存活组患者,差异有统计学意义(P < 0.05)。2组患者性别、体质量指数、吸烟情况、充血性心力衰竭、高血压病、糖尿病、脑卒中、肾功能不全、高脂血症情况及冠心病类型、PCI史、CABG史、心肌梗死史比较,差异无统计学意义(P>0.05)。见表 2。
表 2 死亡组与存活组患者临床资料比较(x±s)[n(%)]指标 分类 死亡组(n=10) 存活组(n=170) t/χ2/Z P 年龄/岁 72.2±10.3 63.0±8.1 3.437 < 0.001 性别 男 7(70.0) 126(74.1) — 0.722 女 3(30.0) 44(25.9) 体质量指数/(kg/m2) 23.8±2.5 22.9±2.3 1.197 0.233 吸烟 是 6(60.0) 70(41.2) — 0.324 否 3(30.0) 90(52.9) 已戒烟 1(10.0) 10(5.9) 现病史 充血性心力衰竭 2(20.0) 15(8.8) — 0.241 高血压病 8(80.0) 130(76.5) — 1.000 糖尿病 6(60.0) 67(39.4) — 0.320 脑卒中 2(20.0) 38(22.4) — 1.000 肾功能不全 1(10.0) 26(15.3) — 1.000 高脂血症 8(80.0) 123(72.4) — 0.730 入院时冠心病类型 稳定型心绞痛 2(20.0) 38(22.4) — 0.991 不稳定型心绞痛 6(60.0) 94(55.3) ST段抬高心肌梗死 1(10.0) 21(12.4) 非ST段抬高心肌梗死 1(10.0) 17(10.0) 既往史 PCI史 4(40.0) 31(18.2) — 0.105 CABG史 1(10.0) 35(20.6) — 0.689 心肌梗死史 4(40.0) 53(31.2) — 0.728 CHA2DS2-VASc评分评估结果 CHA2DS2-VASc评分/分 6.5(3.0, 7.3) 3.0(2.0, 4.0) -4.051 < 0.001 低风险(0~1分) 0 23(13.5) — 0.029 中风险(2~3分) 3(30.0) 99(58.3) 高风险(≥4分) 7(70.0) 48(28.2) GRACE风险评分评估结果 GRACE风险评分/分 176.0(144.3, 179.3) 120.0(109.0, 138.0) -4.636 < 0.001 低风险(≤108分) 0 40(23.5) — 0.001 中风险(109~140分) 2(20.0) 96(56.5) 高风险(>140分) 8(80.0) 34(20.0) 2.3 Cox比例风险模型分析
Cox比例风险模型分析结果显示, CHA2DS2-VASc评分、GRACE风险评分升高均与MACE发生风险增加相关(HR=2.056、1.076, 95%CI: 1.558~2.713、1.048~1.104, P < 0.001), 且CHA2DS2-VASc评分、GRACE风险评分升高均与全因死亡率增高相关(HR=2.949、1.114, 95%CI: 1.983~4.387、1.067~1.163, P < 0.001), 见表 3。
表 3 CHA2DS2-VASc评分和GRACE风险评分预测结局指标的Cox比例风险模型分析结果结局指标 危险因素 B SE Wald P HR 95%CI MACE CHA2DS2-VASc评分 0.721 0.142 25.92 < 0.001 2.056 1.558~2.713 GRACE风险评分 0.073 0.013 30.97 < 0.001 1.076 1.048~1.104 全因死亡率 CHA2DS2-VASc评分 1.082 0.203 28.51 < 0.001 2.949 1.983~4.387 GRACE风险评分 0.108 0.022 24.55 < 0.001 1.114 1.067~1.163 2.4 ROC曲线分析
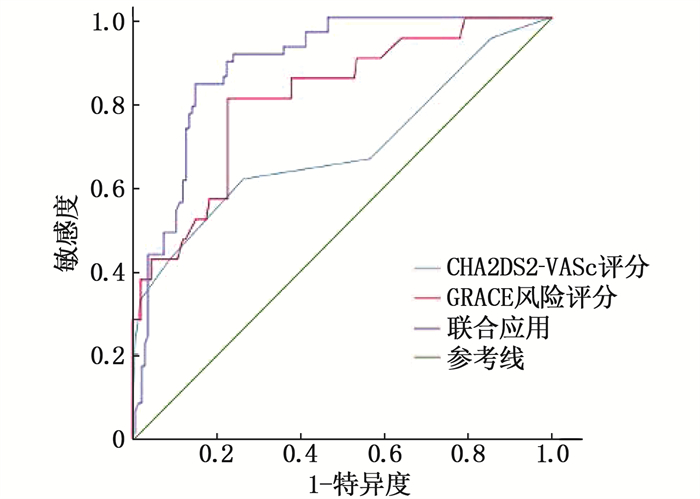
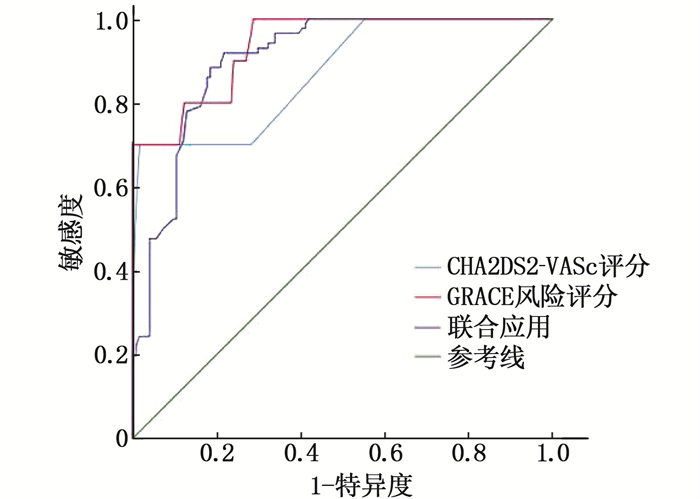
CHA2DS2-VASc评分预测MACE的AUC为0.693(AUC < 0.7), 提示预测价值较低,而GRACE风险评分预测MACE的AUC为0.812, 提示预测价值中等。ROC曲线显示, GRACE风险评分预测MACE的最大约登指数为0.584, 对应敏感度为81.0%, 特异度为77.4%。CHA2DS2-VASc评分联合GRACE风险评分预测MACE的最大约登指数为0.587, AUC为0.856, 敏感度、特异度分别为85.7%、73.0%。CHA2DS2-VASc评分、GRACE风险评分预测全因死亡率的AUC分别为0.871、0.936, 提示预测价值分别为中等、较高。ROC曲线结果显示, CHA2DS2-VASc评分、GRACE风险评分预测全因死亡率的最大约登指数分别为0.682、0.712, 敏感度分别为70.0%、90.0%, 特异度分别为98.2%、81.2%。CHA2DS2-VASc评分联合GRACE风险评分预测全因死亡率的最大约登指数为0.706, AUC为0.943, 敏感度、特异度分别为80.0%、90.6%。见表 4、图 1、图 2。
表 4 CHA2DS2-VASc评分和GRACE风险评分对结局指标的预测效能结局指标 预测指标 AUC 最大约登指数 敏感度/% 特异度/% 95%CI MACE CHA2DS2-VASc评分 0.693 0.355 61.9 73.6 0.549~0.827 GRACE风险评分 0.812 0.584 81.0 77.4 0.713~0.911 联合应用 0.856 0.587 85.7 73.0 0.717~0.995 全因死亡率 CHA2DS2-VASc评分 0.871 0.682 70.0 98.2 0.749~0.994 GRACE风险评分 0.936 0.712 90.0 81.2 0.869~1.000 联合应用 0.943 0.706 80.0 90.6 0.887~1.000 3. 讨论
临床指南[2]建议对每位患者均进行早期个体化风险评估,以确定需要监护的高危患者,并减少对低风险患者的不必要治疗,然而目前尚无针对PCI房颤患者的风险评估方法。值得注意的是,房颤和PCI术均会导致血栓风险增加,进而影响患者预后。相关研究[8]表明,房颤在冠心病患者中十分常见,且会显著增加不良心血管事件发生风险。另有研究[9]指出,由于伴随房颤的PCI患者不良事件发生率明显增高,冠心病患者的房颤应被视为一种严重事件。
目前, CHA2DS2-VASc评分已被广泛应用于冠脉内支架置入术后不良事件风险评估[10]。另有研究[11]认为,在无房颤的患者中, CHA2DS2-VASc评分升高仍然与MACE发生风险增加有关。PROIETTI M等[12]进行Meta分析发现, CHA2DS2-VASc评分与房颤患者全因死亡风险相关。CHA2DS2-VASc评分由几种导致心血管疾病预后不良的传统危险因素组成(高龄、高血压、脑卒中/短暂性缺血发作、糖尿病和充血性心力衰竭均与冠状动脉疾病患者的不良预后相关),方法简单易用,可在床旁直接完成评估,因此在临床中应用广泛[13]。GRACE风险评分被广泛用于评估急性冠脉综合征患者死亡风险[14]。研究[15]已证实GRACE评分在急性冠脉综合征患者队列中的应用准确性,另有研究[16]显示, GRACE评分在糖尿病或肺栓塞患者中也具有较高的预测价值。尽管GRACE风险评分最初设计的应用对象并非行PCI术治疗的房颤患者,但本研究结果显示GRACE风险评分对PCI术后房颤患者MACE发生率和全因死亡率具有较高的预测价值。
ÁLVAREZ-ÁLVAREZ B等[17]研究显示, GRACE风险评分预测房颤患者预后的效果与CHA2DS2VASc评分相似。本研究结果显示, CHA2DS2-VASc评分、GRACE风险评分升高均与MACE发生风险增加相关(HR=2.056、1.076), 且CHA2DS2-VASc评分、GRACE风险评分升高均与全因死亡率增高相关(HR=2.949、1.114); GRACE风险评分预测MACE的敏感度为81.0%, 特异度为77.4%; CHA2DS2-VASc评分、GRACE风险评分预测全因死亡率的敏感度分别为70.0%、90.0%, 特异度分别为98.2%、81.2%; CHA2DS2-VASc评分联合GRACE风险评分预测MACE的最大约登指数为0.587, AUC为0.856, 敏感度、特异度分别为85.7%、73.0%; CHA2DS2-VASc评分联合GRACE风险评分预测全因死亡率的最大约登指数为0.706, AUC为0.943, 敏感度、特异度分别为80.0%、90.6%。由此提示, GRACE风险评分、CHA2DS2-VASc评分对PCI术后房颤患者全因死亡率的预测价值均较高,但GRACE风险评分对MACE的预测价值较低。值得注意的是, CHA2DS2-VASc评分方法简单易用(分值相对较小,便于计算),而GRACE风险评分方法相对复杂,需要花费较长时间才能完成评估,这在一定程度上限制了GRACE风险评分的临床应用。另外,本研究发现GRACE风险评分联合CHA2DS2-VASc评分预测PCI术后房颤患者MACE、全因死亡率的AUC均较单独应用有所增大。
本研究尚存在一定局限性: 首先,本研究样本量相对较小,所得结论仍需更多研究加以验证; 其次,由于MACE发生率和全因死亡率较低,本研究未对CHA2DS2-VASc评分和GRACE风险评分进行分层评价; 最后,受研究条件所限,本研究并未在CHA2DS2-VASc评分和GRACE风险评分的基础上拟定单独的评分系统,建议后续增大样本量开展更深入的研究对PCI术后房颤患者预后的预测指标进行探讨。
综上所述, CHA2DS2-VASc评分、GRACE风险评分升高均与PCI术后房颤患者MACE发生风险增加和全因死亡率增高相关,且CHA2DS2-VASc评分联合GRACE风险评分对PCI术后房颤患者MACE和全因死亡率均具有较高的预测价值。
-
表 1 MACE组与非MACE组患者临床资料比较(x±s)[n(%)]
指标 分类 MACE组(n=21) 非MACE组(n=159) t/χ2/Z P 年龄/岁 69.1±8.4 63.4±8.0 3.051 0.003 性别 男 14(66.7) 119(74.8) 0.643 0.423 女 7(33.3) 40(25.2) 体质量指数/(kg/m2) 23.4±2.1 23.0±2.4 0.728 0.470 吸烟 是 8(38.1) 68(42.8) — 0.753 否 11(52.4) 82(51.6) 已戒烟 2(9.5) 9(5.6) 现病史 充血性心力衰竭 5(23.8) 12(7.5) — 0.032 高血压病 15(71.4) 123(77.4) — 0.585 糖尿病 9(42.9) 64(40.3) 0.052 0.819 脑卒中 4(19.0) 36(22.6) 0.306 0.580 肾功能不全 3(14.3) 24(15.1) — 1.000 高脂血症 16(76.2) 115(72.3) 0.140 0.709 入院时冠心病类型 稳定型心绞痛 4(19.0) 36(22.6) — 0.976 不稳定型心绞痛 12(57.1) 88(55.3) ST段抬高心肌梗死 3(14.3) 19(11.9) 非ST段抬高心肌梗死 2(9.5) 16(10.1) 既往史 PCI史 6(28.6) 29(18.2) — 0.253 CABG史 4(19.0) 32(20.1) — 1.000 心肌梗死史 7(33.3) 50(31.4) 0.031 0.861 CHA2DS2-VASc评分评估结果 CHA2DS2-VASc评分/分 4.0(2.0, 6.5) 3.0(2.0, 4.0) -2.948 0.003 低风险(0~1分) 1(4.8) 22(13.8) — 0.022 中风险(2~3分) 8(38.1) 95(59.7) 高风险(≥4分) 12(57.1) 42(26.4) GRACE风险评分评估结果 GRACE风险评分/分 144.0(137.5, 176.0) 119.0(109.0, 133.0) -4.636 < 0.001 低风险(≤108分) 1(4.8) 39(24.5) — < 0.001 中风险(109~140分) 7(33.3) 91(57.2) 高风险(>140分) 13(61.9) 29(18.2) PCI: 经皮冠状动脉介入治疗; CABG: 冠状动脉搭桥术; GRACE: 全球急性冠状动脉事件注册。 表 2 死亡组与存活组患者临床资料比较(x±s)[n(%)]
指标 分类 死亡组(n=10) 存活组(n=170) t/χ2/Z P 年龄/岁 72.2±10.3 63.0±8.1 3.437 < 0.001 性别 男 7(70.0) 126(74.1) — 0.722 女 3(30.0) 44(25.9) 体质量指数/(kg/m2) 23.8±2.5 22.9±2.3 1.197 0.233 吸烟 是 6(60.0) 70(41.2) — 0.324 否 3(30.0) 90(52.9) 已戒烟 1(10.0) 10(5.9) 现病史 充血性心力衰竭 2(20.0) 15(8.8) — 0.241 高血压病 8(80.0) 130(76.5) — 1.000 糖尿病 6(60.0) 67(39.4) — 0.320 脑卒中 2(20.0) 38(22.4) — 1.000 肾功能不全 1(10.0) 26(15.3) — 1.000 高脂血症 8(80.0) 123(72.4) — 0.730 入院时冠心病类型 稳定型心绞痛 2(20.0) 38(22.4) — 0.991 不稳定型心绞痛 6(60.0) 94(55.3) ST段抬高心肌梗死 1(10.0) 21(12.4) 非ST段抬高心肌梗死 1(10.0) 17(10.0) 既往史 PCI史 4(40.0) 31(18.2) — 0.105 CABG史 1(10.0) 35(20.6) — 0.689 心肌梗死史 4(40.0) 53(31.2) — 0.728 CHA2DS2-VASc评分评估结果 CHA2DS2-VASc评分/分 6.5(3.0, 7.3) 3.0(2.0, 4.0) -4.051 < 0.001 低风险(0~1分) 0 23(13.5) — 0.029 中风险(2~3分) 3(30.0) 99(58.3) 高风险(≥4分) 7(70.0) 48(28.2) GRACE风险评分评估结果 GRACE风险评分/分 176.0(144.3, 179.3) 120.0(109.0, 138.0) -4.636 < 0.001 低风险(≤108分) 0 40(23.5) — 0.001 中风险(109~140分) 2(20.0) 96(56.5) 高风险(>140分) 8(80.0) 34(20.0) 表 3 CHA2DS2-VASc评分和GRACE风险评分预测结局指标的Cox比例风险模型分析结果
结局指标 危险因素 B SE Wald P HR 95%CI MACE CHA2DS2-VASc评分 0.721 0.142 25.92 < 0.001 2.056 1.558~2.713 GRACE风险评分 0.073 0.013 30.97 < 0.001 1.076 1.048~1.104 全因死亡率 CHA2DS2-VASc评分 1.082 0.203 28.51 < 0.001 2.949 1.983~4.387 GRACE风险评分 0.108 0.022 24.55 < 0.001 1.114 1.067~1.163 表 4 CHA2DS2-VASc评分和GRACE风险评分对结局指标的预测效能
结局指标 预测指标 AUC 最大约登指数 敏感度/% 特异度/% 95%CI MACE CHA2DS2-VASc评分 0.693 0.355 61.9 73.6 0.549~0.827 GRACE风险评分 0.812 0.584 81.0 77.4 0.713~0.911 联合应用 0.856 0.587 85.7 73.0 0.717~0.995 全因死亡率 CHA2DS2-VASc评分 0.871 0.682 70.0 98.2 0.749~0.994 GRACE风险评分 0.936 0.712 90.0 81.2 0.869~1.000 联合应用 0.943 0.706 80.0 90.6 0.887~1.000 -
[1] CAPODANNO D, HUBER K, MEHRAN R, et al. Management of antithrombotic therapy in atrial fibrillation patients undergoing PCI: JACC state-of-the-art review[J]. J Am Coll Cardiol, 2019, 74(1): 83-99. doi: 10.1016/j.jacc.2019.05.016
[2] JANUARY C T, WANN L S, CALKINS H, et al. 2019 AHA/ACC/HRS focused update of the 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American college of cardiology/American heart association task force on clinical practice guidelines and the heart rhythm society[J]. J Am Coll Cardiol, 2019, 74(1): e66-e93.
[3] GUERRA F, SCAPPINI L, MAOLO A, et al. CHA(2)DS(2)-VASc risk factors as predictors of stroke after acute coronary syndrome: a systematic review and meta-analysis[J]. Eur Heart J Acute Cardiovasc Care, 2018, 7(3): 264-274. doi: 10.1177/2048872616673536
[4] PENG H, SUN Z J, CHEN H, et al. Usefulness of the CHA2DS2-VASc score to predict adverse outcomes in acute coronary syndrome patients without atrial fibrillation undergoing percutaneous coronary intervention[J]. Am J Cardiol, 2019, 124(4): 476-484. doi: 10.1016/j.amjcard.2019.05.036
[5] IBÁNEZ B, JAMES S, AGEWALL S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation[J]. Rev Esp Cardiol (Engl Ed), 2017, 70(12): 1082.
[6] MICHNIEWICZ E, MLODAWSKA E, LOPATOWSKA P, et al. Patients with atrial fibrillation and coronary artery disease-Double trouble[J]. Adv Med Sci, 2018, 63(1): 30-35. doi: 10.1016/j.advms.2017.06.005
[7] GRANGER C B, GOLDBERG R J, DABBOUS O, et al. Predictors of hospital mortality in the global registry of acute coronary events[J]. Arch Intern Med, 2003, 163(19): 2345-2353. doi: 10.1001/archinte.163.19.2345
[8] BATRA G, SVENNBLAD B, HELD C, et al. All types of atrial fibrillation in the setting of myocardial infarction are associated with impaired outcome[J]. Heart, 2016, 102(12): 926-933. doi: 10.1136/heartjnl-2015-308678
[9] JABRE P, ROGER V L, MURAD M H, et al. Mortality associated with atrial fibrillation in patients with myocardial infarction: a systematic review and meta-analysis[J]. Circulation, 2011, 123(15): 1587-1593. doi: 10.1161/CIRCULATIONAHA.110.986661
[10] GOETTE A, ECKARDT L, VALGIMIGLI M, et al. Clinical risk predictors in atrial fibrillation patients following successful coronary stenting: entrust-AF PCI sub-analysis[J]. Clin Res Cardiol, 2021, 110(6): 831-840. doi: 10.1007/s00392-020-01760-4
[11] MELGAARD L, GORST-RASMUSSEN A, LANE D A, et al. Assessment of the CHA2DS2-VASc score in predicting ischemic stroke, thromboembolism, and death in patients with heart failure with and without atrial fibrillation[J]. JAMA, 2015, 314(10): 1030-1038. doi: 10.1001/jama.2015.10725
[12] PROIETTI M, FARCOMENI A, ROMITI G F, et al. Association between clinical risk scores and mortality in atrial fibrillation: systematic review and network meta-regression of 669, 000 patients[J]. Eur J Prev Cardiol, 2020, 27(6): 633-644. doi: 10.1177/2047487318817662
[13] ROFFI M, PATRONO C, COLLET J P, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2016, 37(3): 267-315. doi: 10.1093/eurheartj/ehv320
[14] EAGLE K A, LIM M J, DABBOUS O H, et al. A validated prediction model for all forms of acute coronary syndrome: estimating the risk of 6-month postdischarge death in an international registry[J]. JAMA, 2004, 291(22): 2727-2733. doi: 10.1001/jama.291.22.2727
[15] BAEZA-ROMÁN A, DE MIGUEL-BALSA E, LATOUR-PÉREZ J, et al. Predictive power of the grace score in population with diabetes[J]. Int J Cardiol, 2017, 248: 73-76. doi: 10.1016/j.ijcard.2017.06.083
[16] PAIVA L V, PROVIDENCIA R C, BARRA S N, et al. Cardiovascular risk assessment of pulmonary embolism with the GRACE risk score[J]. Am J Cardiol, 2013, 111(3): 425-431. doi: 10.1016/j.amjcard.2012.10.020
[17] ÁLVAREZ-ÁLVAREZ B, RAPOSEIRAS-ROUBÍN S, ABU-ASSI E, et al. Is 6-month GRACE risk score a useful tool to predict stroke after an acute coronary syndrome[J]. Open Heart, 2014, 1(1): e000123. doi: 10.1136/openhrt-2014-000123
-
期刊类型引用(0)
其他类型引用(1)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号