Analysis in influencing factors of long-term prognosis in patients with maintenance peritoneal dialysis
-
摘要:目的 分析维持性腹膜透析(PD)患者远期预后的影响因素。方法 回顾性分析2006年1月—2015年8月南京鼓楼医院收治的209例PD患者的临床资料,计算生存率及技术生存率,分析影响预后的危险因素。11例PD患者治疗5年内行肾移植,根据透析龄将其余患者分为长期PD组110例(透析龄≥5年)和短期PD组88例(透析龄 < 5年),分析透析龄的影响因素。结果 209例PD患者1、3、5、8、10年累积生存率依次为97.5%、87.7%、72.0%、54.9%、37.0%,累积技术生存率依次为94.7%、83.8%、73.2%、52.7%、44.3%。COX多因素回归分析显示,置管时年龄大、PD前尿量少、自费医疗、非原发性肾小球肾炎、心血管疾病是PD患者死亡的独立危险因素(P < 0.05)。置管时年龄大、自费医疗、腹膜炎是技术失败的独立危险因素(P < 0.05)。Logistic回归分析显示,置管时年龄、PD前尿量、随访依从性是影响透析龄的独立危险因素(P < 0.05)。结论 年龄、随访依从性、PD前尿量是透析龄的独立危险因素。积极预防和控制感染、加强随访管理、保护残余肾功能有助于提高患者生存质量,延长透析时间。Abstract:Objective To analyze the influencing factors of long-term prognosis in patients with maintenance peritoneal dialysis (PD).Methods The clinical materials of 209 PD patients treated in Nanjing Drum Tower Hospital from January 2006 to August 2015 were analyzed retrospectively, the survival rate and technical survival rate were calculated, and the risk factors influencing prognosis were analyzed. Kidney transplantation was performed in 11 PD patients within 5 years of treatment. According to the dialysis age of the rest patients, 110 patients were enrolled in long-term PD group (dialysis age ≥ 5 years) and 88 patients in short-term PD group (dialysis age < 5 years), and the influencing factors of dialysis age were analyzed.Results The 1-, 3-, 5-, 8- and 10-year cumulative survival rates of 209 PD patients were 97.5%, 87.7%, 72.0%, 54.9% and 7.0% respectively, and the cumulative technical survival rates were 94.7%, 83.8%, 73.2%, 52.7% and 44.3% respectively. COX multivariate regression analysis showed that the older age during catheterization, less urine volume before PD, self-paid medical treatment, non-primary glomerulonephritis and cardiovascular diseases were the independent risk factors of death in PD patients (P < 0.05). Older age during catheterization, self-paid medical treatment and peritonitis were the independent risk factors of technical failure (P < 0.05). Logistic regression analysis showed that age during catheterization, urine volume before PD and compliance of follow-up were the independent risk factors of dialysis age (P < 0.05).Conclusion Age, compliance of follow-up and urine volume before PD are independent risk factors of dialysis age. It is helpful to improve the quality of life and prolong dialysis time by actively preventing and controlling infection, strengthening follow-up management and protecting the residual renal function.
-
Keywords:
- peritoneal dialysis /
- long-term prognosis /
- survival analysis /
- risk factors /
- dialysis age /
- renal function
-
腹膜透析(PD)是终末期肾脏病(ESRD)患者重要的肾脏替代治疗手段, 与血液透析(HD)相比具有可居家治疗、可更好地保护残余肾功能、心血管压力更小、不需要全身抗凝血等优点[1]。近年来,研究[2]证实长期PD治疗是可行的,但不同患者的透析效果仍存在差异,且长期PD治疗的患者仍会存在如腹腔内并发症、腹膜炎易感性增高和持续性白蛋白丢失等问题。PD相关并发症不仅影响PD维持时间,也影响患者生存质量[3]。本研究探讨长期PD治疗患者的临床特征、生存率、技术生存率及其影响因素,现将结果报告如下。
1. 资料与方法
1.1 一般资料
本研究为单中心回顾性队列研究,选取2006年1月—2015年8月南京鼓楼医院腹膜透析中心收治的PD治疗患者为研究对象。纳入标准: ①年龄≥18周岁者; ②稳定PD治疗≥3个月者; ③定期随访且临床资料完整者。排除失访或转至其他中心继续治疗的患者。随访终点为完全转HD、肾移植、PD死亡或随访至2020年8月31日。所有患者均由本中心PD专病门诊的专职医师及专科护师进行随访, 3次/周。
所有患者均采用开放手术植入Tenckhoff导管,使用Baxter公司生产的葡萄糖腹膜透析液行持续性不卧床腹膜透析(CAPD)或日间不卧床腹膜透析(DAPD)治疗,透析剂量根据患者病情进行调整。
1.2 研究方法
在病历系统中记录患者最初开始行PD时的临床资料,包括性别、年龄、居住地区及医疗付费方式、ESRD原发病、合并症、PD前尿量等一般资料,B型尿钠肽(BNP)、肌钙蛋白T(TnT)、C反应蛋白(CRP)、血红蛋白(Hb)、白蛋白(Alb)、血清尿素氮(BUN)、血清肌酐(Scr)、血清尿酸(UA)、血清钾、血钙、血磷、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)等实验室指标以及心脏超声报告中的左心室射血分数(EF)等指标。随访系统中收集患者PD相关并发症、PD结束时间及退出原因、门诊随访频率等。以生存率及技术生存率作为衡量患者预后的指标,并分析其影响因素。患者生存率终点事件为PD死亡,技术生存率终点事件为PD治疗方式的结束[4]。
随访依从性的评定结果分为良好和不佳。良好: 置管后能规律随访(包括专病门诊、电话、微信、云随访平台、家访等方式),频率≤1次/月,并能遵医嘱完成随访各项要求,严格执行处方调整; 不佳: 无法达到良好随访的要求。PD相关腹膜炎诊断标准及腹膜炎发生率计算方式依据2016年国际腹膜透析学会(ISPD)修订的指南标准[5]。体表面积(BSA)采用1999年胡咏梅等[6]研究提出的中国人体表面积公式进行计算。估算肾小球滤过率(eGFR)采用2009年慢性肾脏疾病流行病学协作组(CKD-EPI)[7]推荐的公式进行计算。
1.3 统计学方法
采用SPSS 24.0软件对数据进行分析,计量资料以(x±s)或中位数(四分位数)表示,组间比较采用t检验或Mann-Whitney U检验,计数资料以率或百分比(%)表示,组间比较采用卡方检验。累积生存率及累积技术生存率采用Kaplan-Meier法估算。危险因素分析采用Cox回归模型及Logistic回归分析模型。P<0.05为差异有统计学意义。
2. 结果
2.1 入选患者临床特征
共209例符合条件的患者纳入本研究,其中男114例(54.5%), 女95例(45.5%); PD置管时平均年龄为(53.2±16.3)岁,中位随访时间64.10个月(33.9, 85.7); 193例(92.3%)患者有医疗保险,其余为自费; ESRD原发病包括原发性肾小球肾炎137例(65.6%), 糖尿病肾病45例(21.5%), 高血压肾病12例(5.7%), 狼疮性肾病4例(1.9%), 梗阻性肾病2例(1.0%), 其他病因9例(4.3%)。
2.2 累积生存率及影响因素
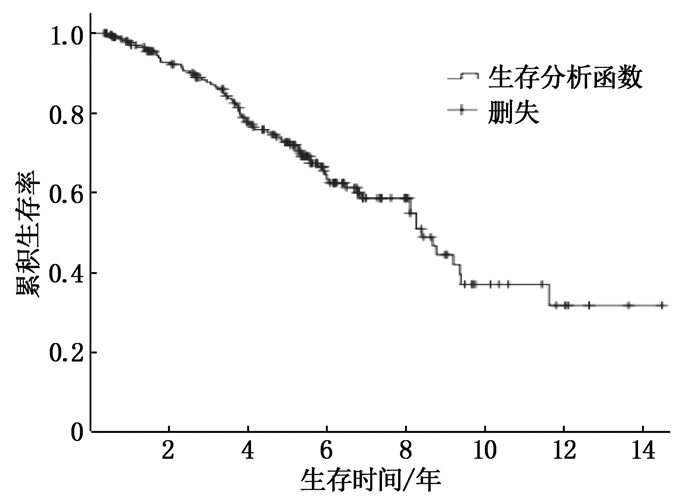
生存分析显示患者1、3、5、8、10年的累积生存率依次为97.5%、87.7%、72.0%、54.9%、37.0%, 见图 1。单因素Cox回归分析显示置管时年龄(P<0.001)、PD前尿量(P=0.026)、付费方式(P=0.027)、随访依从性(P=0.002)、非原发性肾小球肾炎(P<0.001)、合并糖尿病(P=0.001)、合并心功能不全(P=0.002)、合并心血管疾病(P<0.001)、合并脑血管疾病(P=0.015)、CRP水平(P=0.009)、EF值(P<0.001)是死亡的危险因素。将上述因素纳入多因素Cox回归分析,结果显示置管时年龄大、PD前尿量少、自费医疗、非原发性肾小球肾炎、合并心血管疾病是PD患者死亡的独立危险因素(P<0.05), 见表 1。
表 1 影响生存率的多因素COX回归分析变量 P HR 95%CI 置管时年龄 <0.001 1.085 1.062~1.109 PD前尿量 0.004 0.999 0.999~1.000 自费医疗 0.022 3.551 1.202~10.486 原发性肾小球肾炎 <0.001 0.408 0.247~0.673 心血管疾病 0.013 2.036 1.162~3.569 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 2.3 累积技术生存率及影响因素
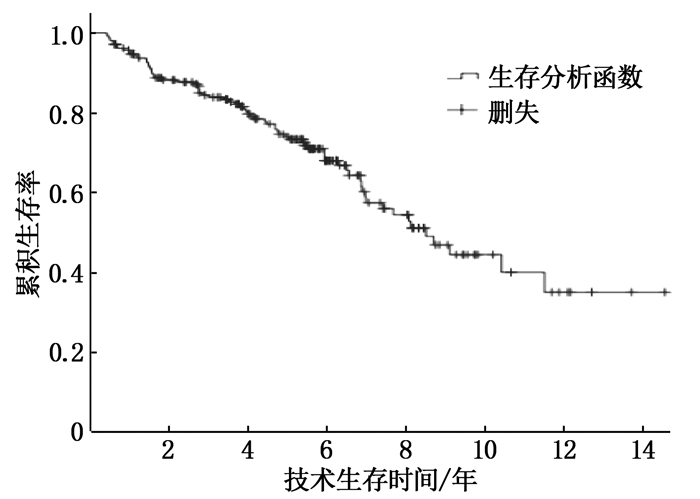
患者1、3、5、8、10年累积技术生存率依次为94.7%、83.8%、73.2%、52.7%、44.3%, 见图 2。单因素Cox回归分析显示,置管时年龄(P=0.007)、PD前尿量(P=0.013)、付费方式(P<0.001)、非原发性肾小球肾炎(P=0.022)、并发腹膜炎(P=0.004)与技术生存率相关。多因素分析显示置管时年龄大、自费医疗、并发腹膜炎是PD失败的独立危险因素(P<0.05), 见表 2。
表 2 影响技术生存率的多因素COX回归分析变量 P HR 95%CI 置管时年龄 0.010 1.023 1.006~1.041 自费医疗 <0.001 7.995 3.945~16.203 并发腹膜炎 0.024 1.744 1.076~2.826 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 2.4 PD相关并发症及转归结局
随访过程中95例(45.5%)患者依从性良好, 98例(46.9%)患者发生腹膜炎,总体腹膜炎发生频率为0.21次/年; 20例(9.6%)出现隧道感染, 27例(12.9%)曾伴发导管功能障碍,另有7例(3.3%)疝气、3例(1.4%)肠梗阻。截至随访终点, 59例(28.2%)患者仍进行维持性PD(包含4例联合透析者)治疗, 74例(35.4%)死亡, 15例(7.2%)行肾移植术, 61例(29.2%)因技术失败转HD。
技术失败的首要原因为PD相关感染30例(49.2%), 多数为难治性腹膜炎,有14例(23.0%)因透析不充分而失败,其他失败的原因有超滤衰竭9例(14.8%), 导管功能障碍5例(8.2%), 还有3例(4.9%)因腹部疝气而结束PD。半数死亡患者(58.1%)的死因为心、脑血管事件,包括心肌梗死18例(24.3%)、心力衰竭10例(13.5%)、恶性心律失常5例(6.8%)、脑出血3例(4.1%)、脑梗死7例(9.5%)。另有17例(23.0%)患者死于各类严重的感染, 4例(5.1%)因恶性肿瘤晚期而死亡,还有部分患者(13.5%)死因尚不明确。
2.5 不同透析龄患者临床特征比较
209例患者中, 11例PD治疗5年内行肾移植,其余患者根据透析龄分为长期PD组110例(透析龄≥5年)和短期PD组88例(透析龄 < 5年)。2组临床资料比较显示,长期PD组患者置管时平均年龄更小, PD前尿量更多, eGFR更高, Alb、HDL、EF水平较高, CRP水平较低,原发性肾小球肾炎患者比率更高,合并糖尿病、心脑血管疾病的患者例数较少,随访依从性更好,差异均有统计学意义(P<0.05), 见表 3。多因素Logistic回归分析显示,置管时年龄大、随访依从性差、PD前尿量少是影响透析龄的独立危险因素(P<0.05), 见表 4。
表 3 不同透析龄PD患者的临床资料比较(x±s)[n(%)][中位数(四分位数)]临床资料 总体(n=209) 长期PD组(n=110) 短期PD组(n=88) P 性别 男 114(54.5) 54(49.1) 50(56.8) 0.279 女 95(45.5) 56(50.9) 38(43.2) 年龄/岁 53.2±16.3 48.9±14.1 60.4±16.1 <0.001 平均动脉压/mmHg 107.3±16.6 107.1±15.5 106.6±18.2 0.847 体质量指数/(kg/m2) 23.3±3.5 23.3±3.7 23.3±3.2 0.867 BSA/m2 1.8±0.2 1.7±0.2 1.8±0.2 0.121 eGFR/[mL/(min·1.73 m2)] 7.3±3.8 8.3±3.8 7.2±3.2 0.031 PD前尿量/mL 550.0(275.0, 900.0) 800.0(400.0, 1 162.0) 300.0(162.0, 600.0) <0.001 随访依从性 良好 95(45.5) 58(52.7) 29(33.0) 0.005 不佳 114(54.5) 52(47.3) 59(67.0) ESRD原发病 原发性肾小球肾炎 137(65.6) 83(75.5) 46(52.3) 0.001 糖尿病肾病 45(21.5) 14(12.7) 29(33.0) 其他 27(12.9) 13(11.8) 13(14.8) 合并症 高血压 178(85.2) 92(83.6) 77(87.5) 0.445 糖尿病 67(32.1) 29(26.4) 36(40.9) 0.030 心功能不全 75(32.1) 36(32.7) 37(42.0) 0.177 心血管疾病 27(12.9) 7(6.4) 20(22.7) 0.001 脑血管疾病 36(17.2) 13(11.8) 23(26.1) 0.009 并发症 腹膜炎 98(46.9) 49(44.5) 46(52.3) 0.279 隧道感染 20(9.6) 15(13.6) 5(5.7) 0.065 导管功能障碍 27(12.9) 14(12.7) 13(14.8) 0.677 BNP/(pg/mL) 234.5(84.3, 611.2) 213.0(71.3, 605.0) 272.0(108.5, 736.7) 0.357 TnT/(μg/L) 0.07(0.04, 0.10) 0.06(0.03, 0.09) 0.09(0.05, 0.10) 0.074 CRP/(mg/L) 3.8(1.7, 11.6) 2.9(0.8, 9.5) 5.0(2.3, 19.1) 0.005 Hb/(g/L) 83.4±17.3 84.4±17.7 82.4±16.4 0.436 Alb/(g/L) 33.8±4.6 34.7±4.5 32.9±4.4 0.006 BUN/(mmol/L) 28.6±11.2 27.9±11.9 28.8±10.3 0.554 Scr/(μmol/L) 917.5±374.8 844.6±257.3 894.3±362.7 0.263 UA/(μmol/L) 488.6±155.5 478.8±154.9 490.0±155.7 0.616 血清钾/(mmol/L) 4.3±0.8 4.3±0.7 4.4±0.8 0.535 血钙/(mmol/L) 2.2±0.3 2.2±0.3 2.2±0.2 0.073 血磷/(mmol/L) 1.9±0.6 1.9±0.6 1.8±0.6 0.361 LDL/(mmol/L) 2.2±0.9 2.2±0.9 2.1±0.8 0.456 HDL/(mmol/L) 0.9±0.3 1.0±0.3 0.9±0.3 0.020 EF/% 54.2±6.8 55.3±6.7 52.6±6.5 0.005 BSA: 体表面积; eGFR: 估算肾小球滤过率; PD: 腹膜透析; ESRD: 终末期肾脏病; BNP: B型尿钠肽; TnT: 肌钙蛋白T; CRP: C反应蛋白; Hb: 血红蛋白; Alb: 白蛋白; 、BUN: 血清尿素氮; Scr: 血清肌酐; UA: 血清尿酸; HDL: 高密度脂蛋白; EF: 左心室射血分数。 表 4 影响透析龄的危险因素分析变量 P OR 95%CI 置管时年龄 <0.001 1.073 1.044~1.103 PD前尿量 <0.001 0.997 0.995~0.998 随访依从性 0.020 0.398 0.183~0.864 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 3. 讨论
本研究回顾性分析了本中心209例PD患者临床资料,计算得出的累积生存率及技术生存率与中国南方地区及部分发达国家或地区相当,略高于发展中国家[8], 其中1年生存率及技术生存率略高,可能与本研究中剔除了PD少于3个月的不稳定PD患者有关。
腹膜透析相关性感染是PD的常见并发症,随着双联双袋系统的出现和PD管理的日趋规范,其发生率不断降低,但感染仍是PD技术失败的重要原因[9-10]。本研究也证实PD相关性感染是患者PD中断的首要原因,提示在临床工作中仍要重视PD相关感染的预防和治疗,以提高技术存活率。心血管事件也是导致PD患者死亡的首要原因,采取措施降低心血管并发症发生率、改善患者长期预后仍是值得探索的课题[11-13]。
本研究发现付费方式是技术失败及死亡的重要影响因素,自费患者的死亡率、技术失败率均高于医保付费患者,提示经济支持对于需要长期治疗的慢性病患者尤为重要。目前已有多个国家及地区实行“腹透优先”的政策[14-15], 为PD技术的推广提供支持,在一定程度上减轻了PD患者的经济负担。本研究发现PD前eGFR越大、尿量越多,患者预后越好,提示残余肾功能是影响预后的重要因素。本研究还发现PD前尿量是影响预后的独立危险因素,因此采取措施尽可能保留或增加PD患者尿量、保护残余肾功能对改善预后有重要意义。
本研究还分析了不同透析龄患者的临床特征,发现长期PD患者置管时年龄更小,原发病中原发性肾小球肾炎占比更大,糖尿病肾病占比更少, CRP水平较低, Alb和HDL水平及EF值均较高,提示除残余肾功能外,年龄、原发病、开始PD治疗时的炎症水平、营养状况、心功能亦是影响患者预后的重要因素。本研究结果显示,随访依从性不佳的患者透析龄更短,生存分析也提示随访依从性对死亡率有影响,这与相关研究[16-17]的结果相似。虽然依从性不是死亡的独立危险因素,但其与患者的营养状况、PD合并症的发生有关,进而可能影响透析龄,临床工作中应注意PD患者的随访宣教。
综上所述,本中心5年以上PD患者生存率较高,长期存活情况较好。年龄、依从性、PD前尿量是影响PD患者透析龄的独立危险因素。临床工作中要规范患者操作流程,积极预防和控制感染,加强随访管理,提高患者生存率及技术生存率,尽可能延长透析时间。
-
表 1 影响生存率的多因素COX回归分析
变量 P HR 95%CI 置管时年龄 <0.001 1.085 1.062~1.109 PD前尿量 0.004 0.999 0.999~1.000 自费医疗 0.022 3.551 1.202~10.486 原发性肾小球肾炎 <0.001 0.408 0.247~0.673 心血管疾病 0.013 2.036 1.162~3.569 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 表 2 影响技术生存率的多因素COX回归分析
变量 P HR 95%CI 置管时年龄 0.010 1.023 1.006~1.041 自费医疗 <0.001 7.995 3.945~16.203 并发腹膜炎 0.024 1.744 1.076~2.826 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 表 3 不同透析龄PD患者的临床资料比较(x±s)[n(%)][中位数(四分位数)]
临床资料 总体(n=209) 长期PD组(n=110) 短期PD组(n=88) P 性别 男 114(54.5) 54(49.1) 50(56.8) 0.279 女 95(45.5) 56(50.9) 38(43.2) 年龄/岁 53.2±16.3 48.9±14.1 60.4±16.1 <0.001 平均动脉压/mmHg 107.3±16.6 107.1±15.5 106.6±18.2 0.847 体质量指数/(kg/m2) 23.3±3.5 23.3±3.7 23.3±3.2 0.867 BSA/m2 1.8±0.2 1.7±0.2 1.8±0.2 0.121 eGFR/[mL/(min·1.73 m2)] 7.3±3.8 8.3±3.8 7.2±3.2 0.031 PD前尿量/mL 550.0(275.0, 900.0) 800.0(400.0, 1 162.0) 300.0(162.0, 600.0) <0.001 随访依从性 良好 95(45.5) 58(52.7) 29(33.0) 0.005 不佳 114(54.5) 52(47.3) 59(67.0) ESRD原发病 原发性肾小球肾炎 137(65.6) 83(75.5) 46(52.3) 0.001 糖尿病肾病 45(21.5) 14(12.7) 29(33.0) 其他 27(12.9) 13(11.8) 13(14.8) 合并症 高血压 178(85.2) 92(83.6) 77(87.5) 0.445 糖尿病 67(32.1) 29(26.4) 36(40.9) 0.030 心功能不全 75(32.1) 36(32.7) 37(42.0) 0.177 心血管疾病 27(12.9) 7(6.4) 20(22.7) 0.001 脑血管疾病 36(17.2) 13(11.8) 23(26.1) 0.009 并发症 腹膜炎 98(46.9) 49(44.5) 46(52.3) 0.279 隧道感染 20(9.6) 15(13.6) 5(5.7) 0.065 导管功能障碍 27(12.9) 14(12.7) 13(14.8) 0.677 BNP/(pg/mL) 234.5(84.3, 611.2) 213.0(71.3, 605.0) 272.0(108.5, 736.7) 0.357 TnT/(μg/L) 0.07(0.04, 0.10) 0.06(0.03, 0.09) 0.09(0.05, 0.10) 0.074 CRP/(mg/L) 3.8(1.7, 11.6) 2.9(0.8, 9.5) 5.0(2.3, 19.1) 0.005 Hb/(g/L) 83.4±17.3 84.4±17.7 82.4±16.4 0.436 Alb/(g/L) 33.8±4.6 34.7±4.5 32.9±4.4 0.006 BUN/(mmol/L) 28.6±11.2 27.9±11.9 28.8±10.3 0.554 Scr/(μmol/L) 917.5±374.8 844.6±257.3 894.3±362.7 0.263 UA/(μmol/L) 488.6±155.5 478.8±154.9 490.0±155.7 0.616 血清钾/(mmol/L) 4.3±0.8 4.3±0.7 4.4±0.8 0.535 血钙/(mmol/L) 2.2±0.3 2.2±0.3 2.2±0.2 0.073 血磷/(mmol/L) 1.9±0.6 1.9±0.6 1.8±0.6 0.361 LDL/(mmol/L) 2.2±0.9 2.2±0.9 2.1±0.8 0.456 HDL/(mmol/L) 0.9±0.3 1.0±0.3 0.9±0.3 0.020 EF/% 54.2±6.8 55.3±6.7 52.6±6.5 0.005 BSA: 体表面积; eGFR: 估算肾小球滤过率; PD: 腹膜透析; ESRD: 终末期肾脏病; BNP: B型尿钠肽; TnT: 肌钙蛋白T; CRP: C反应蛋白; Hb: 血红蛋白; Alb: 白蛋白; 、BUN: 血清尿素氮; Scr: 血清肌酐; UA: 血清尿酸; HDL: 高密度脂蛋白; EF: 左心室射血分数。 表 4 影响透析龄的危险因素分析
变量 P OR 95%CI 置管时年龄 <0.001 1.073 1.044~1.103 PD前尿量 <0.001 0.997 0.995~0.998 随访依从性 0.020 0.398 0.183~0.864 PD: 腹膜透析; HR: 风险比; CI: 置信区间。 -
[1] RYU J H, KIM H, KIM K H, et al. Improving survival rate of Korean patients initiating dialysis[J]. Yonsei Med J, 2015, 56(3): 666-675. doi: 10.3349/ymj.2015.56.3.666
[2] CHAUDHARY K, SANGHA H, KHANNA R. Peritoneal dialysis first: rationale[J]. Clin J Am Soc Nephrol, 2011, 6(2): 447-456. doi: 10.2215/CJN.07920910
[3] TANAKA M, MISE N. Need for evidence on long-term prognosis of PD+HD: a commentary[J]. BMC Nephrol, 2021, 22(1): 10. doi: 10.1186/s12882-020-02212-x
[4] LI M, YAN J, ZHANG H, et al. Analysis of outcome and factors correlated with maintenance peritoneal dialysis[J]. J Int Med Res, 2019, 47(10): 4683-4690. doi: 10.1177/0300060519862091
[5] LI PK, SZETO CC, PIRAINO B, et al. ISPD Peritonitis Recommendations: 2016 Update on Prevention and Treatment[J]. Peritoneal dialysis international: journal of the International Society for Peritoneal Dialysis, 2016, 36(5): 481-508. http://europepmc.org/abstract/med/27282851
[6] 胡咏梅, 武晓洛, 胡志红, 等. 关于中国人体表面积公式的研究[J]. 生理学报, 1999, 51(1): 45-48. https://www.cnki.com.cn/Article/CJFDTOTAL-SLXU901.007.htm [7] LEVEY A S, STEVENS L A, SCHMID C H, et al. A new equation to estimate glomerular filtration rate[J]. Ann Intern Med, 2009, 150(9): 604. doi: 10.7326/0003-4819-150-9-200905050-00006
[8] MEHROTRA R, DEVUYST O, DAVIES S J, et al. The current state of peritoneal dialysis[J]. J Am Soc Nephrol, 2016, 27(11): 3238-3252. doi: 10.1681/ASN.2016010112
[9] PENG Y, YE H J, YI C Y, et al. Changes in outcomes over time among incident peritoneal dialysis patients in Southern China[J]. Perit Dial Int, 2019, 39(4): 382-389. doi: 10.3747/pdi.2018.00256
[10] RAJIV M D, BRUCE M D, KEVIN M D, et al. US renal data system 2016 annual data report: epidemiology of kidney disease in the United States[J]. Am J Kidney Dis, 2017, 69(3): A4. doi: 10.1053/j.ajkd.2017.01.036
[11] LI P K, CHOW K M, VAN DE LUIJTGAARDEN M W, et al. Changes in the worldwide epidemiology of peritoneal dialysis[J]. Nat Rev Nephrol, 2017, 13(2): 90-103. http://europepmc.org/abstract/med/28029154
[12] DE MORAES T P, FIGUEIREDO A E, DE CAMPOS L G, et al. Characterization of the brazpd ii cohort and description of trends in peritoneal dialysis outcome across time periods[J]. Perit Dial Int, 2014, 34(7): 714-723. http://smartsearch.nstl.gov.cn/paper_detail.html?id=55a14d25e4903a1c5555f06c557155bf
[13] XIA X, QIU Y G, YU J, et al. Ten-year survival of patients treated with peritoneal dialysis: a prospective observational cohort study[J]. Perit Dial Int, 2020, 40(6): 573-580.
[14] YI C Y, GUO Q Y, LIN J X, et al. Clinical outcomes of remote peritoneal dialysis patients: a retrospective cohort study from a single center in China[J]. Blood Purif, 2016, 41(1/2/3): 100-107.
[15] DÍAZ CUEVAS M, LIMÓN RAMÍREZ R, PÉREZ CONTRERAS F J, et al. Peritoneal dialysis in incident patients with primary glomerulonephritis. Results of a 20-year multicenter registry study[J]. Nefrologia, 2021, 41(1): 53-61. http://www.sciencedirect.com/science/article/pii/S2013251421000110
[16] HYODO T, FUKAGAWA M, HIRAWA N, et al. Present status of renal replacement therapy in Asian countries as of 2017: Vietnam, Myanmar, and Cambodia[J]. Renal Replacement Therapy, 2020, 6(1): 12. http://www.researchgate.net/publication/347870435_Present_status_of_renal_replacement_therapy_in_Asian_countries_as_of_2017_Vietnam_Myanmar_and_Cambodia
[17] BELLASI A, DI LULLO L, RAGGI P. Is peritoneal dialysis superior to hemodialysis as far as cardiovascular risk? Another unsolved dilemma for maintenance dialysis[J]. Atherosclerosis, 2020, 307: 75-77. http://www.sciencedirect.com/science/article/pii/S0021915020303038
-
期刊类型引用(2)
1. 徐雯雯,窦艳娜,王佩佩,李炎生,朱礼阳,刘栋. 可溶性CD146水平对维持性腹膜透析患者预后的评估价值. 河南医学研究. 2023(07): 1163-1168 .  百度学术
百度学术
2. 姚子睿,杨正兴,刘干炎,王金象,蔡承敏. 十全大补汤对腹膜透析患者营养状况的影响. 中国医学创新. 2022(12): 68-72 .  百度学术
百度学术
其他类型引用(3)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号